|
Diese Seiten wurden für Smartphones optimiert.
Für die PC-Version
klicken Sie bitte hier.
Standard "Beobachtung der Atmung"
Abweichungen
von der normalen Atmung können auf verschiedene Krankheiten hinweisen.
Daher sollten alle Pflegekräfte in der Lage sein, die Atmung eines
Senioren anhand einheitlicher Kriterien zu beschreiben und
Gesundheitsgefahren rechtzeitig zu erkennen.
Standard "Beobachtung der
Atmung"
Definition:
-
Gemeinsam mit dem Puls, dem Blutdruck und der
Körpertemperatur zählt die Atmung zu den wichtigsten Vitalzeichen jedes
Menschen. Sie muss sorgfältig überwacht werden, da Abweichungen vom
Normzustand Rückschlüsse auf krankhafte Veränderungen erlauben.
-
Die Beobachtung der Atmung umfasst verschiedene
Kriterien, insbesondere die Atemfrequenz, die Atemvolumina, die
Atemintensität, den Atemrhythmus, Atemgeräusche und den Atemgeruch.
-
Ein Mensch atmet normalerweise unbewusst, da
die Atmung automatisch vom Atemzentrum im Hirnstamm gesteuert wird. Die
Atemtiefe und der Atemrhythmus sind gleichmäßig. Die
Geräuschentwicklung ist gering. Ein Geruch ist nicht feststellbar. Der
Mensch atmet durch die Nase.
-
Eine unzureichende Atmung führt im Körper zu
einer Verminderung des Sauerstoffgehalts mit ggf. tödlichen Folgen.
Wenn dem Körper durch eine zu schnelle oder zu tiefe Atmung übermäßig
viel Sauerstoff zugeführt wird, kommt es oftmals zu einer
Hyperventilation. Betroffene erleiden ggf. Wahrnehmungsstörungen bis
hin zu einer kurzen Bewusstlosigkeit.
Grundsätze:
-
Wir arbeiten eng mit dem Hausarzt zusammen.
Dieser kann die Atmung des Bewohners nur für jeweils wenige Minuten
beobachten. Da nur wir den Bewohner im alltäglichen Umfeld erleben,
sind unsere Beobachtungen unverzichtbar für eine wirksame Therapie.
Ziele:
-
Krankhafte Veränderungen der Atmung werden
rechtzeitig erkannt.
-
Die Veränderungen werden korrekt ermittelt,
beschrieben und dokumentiert.
-
Der behandelnde Arzt erhält verlässliche
Informationen, die ihm die Auswahl der Therapie erleichtern. Er ist in
der Lage, den Therapieerfolg zu beurteilen.
Vorbereitung:
Indikation
Wir führen eine
gezielte Atembeobachtung unter verschiedenen Bedingungen durch:
-
direkt nach dem Einzug eines neuen Bewohners im
Rahmen der Pflegevisite
-
täglich bei allen Bewohnern, die unter
Erkrankungen oder sonstigen Schäden im Bereich der Lunge oder des
Herzkreislaufsystems leiden
-
täglich bei allen Bewohnern, die mit
zusätzlichem Sauerstoff versorgt werden
-
täglich bei allen Bewohnern, die Medikamente
mit potenziell atemdepressiven Nebenwirkungen erhalten. Insbesondere
Opioide können die Atmung dämpfen.
-
täglich bei komatösen oder bei beatmeten
Bewohnern
Informationssammlung
Wir stellen im
Dialog mit dem Bewohner alle Informationen zusammen, die Auswirkungen
auf die Atmung haben könnten.
-
Berichtet der Bewohner über Probleme bei der
Atmung, also etwa über Schmerzen oder über ein Gefühl, nicht
ausreichend Luft zu bekommen?
-
Klagt der Bewohner darüber, dass er häufiger
husten muss und Schleim ausspuckt?
-
Hört der Bewohner Atemgeräusche? Also ein
Quietschen, ein Brodeln oder ein Zischen?
-
Fühlt sich der Bewohner häufiger atemlos? Wie
und wann macht sich die Atemlosigkeit bemerkbar? Welche Faktoren
verschärfen die Situation?
-
Leidet der Bewohner unter
chronisch-obstruktiven Lungenerkrankungen, Asthma bronchiale oder einem
Lungenemphysem? Hat der Bewohner bereits eine Lungenembolie erlitten?
Litt er bereits einmal unter einer Pneumonie oder unter einem
Lungenkarzinom?
-
Nimmt der Bewohner Medikamente ein, die die
Atmung beeinflussen? Führt er Inhalationen durch?
-
Muss der Bewohner Bettruhe halten?
-
Hat der Bewohner ein Tracheostoma?
-
War der Bewohner in seinem beruflichen Leben
Giftstoffen ausgesetzt?
-
Raucht der Bewohner oder hat er in der
Vergangenheit geraucht? Wie groß ist oder war der Tabakkonsum?
-
Welche Strategien hat der Bewohner entwickelt,
um Atemnot zu überwinden?
-
Sind Allergien bekannt, die auch zur Atemnot
führen können?
-
Leidet der Bewohner unter Übergewicht?
Weitere Maßnahmen:
-
Wir halten ein Stethoskop bereit. Dieses
erlaubt eine genauere Differenzierung bei der Bestimmung von
Atemgeräuschen.
Durchführung:
Atemfrequenz
-
Atemfrequenz
-
Die Atemfrequenz ist die Anzahl der Atemzüge,
die der Bewohner innerhalb einer Minute durchführt. Erwachsene atmen 16
bis 20 Mal pro Minute.
-
Tachypnoe
-
Wenn die Frequenz über 20 Atemzüge pro Minute
beträgt, liegt eine beschleunigte Atmung vor (sog. "Tachypnoe). Im
Extremfall kann die Frequenz auf über 100 ansteigen.
-
Eine Tachypnoe kann unbedenkliche Ursachen
haben, etwa körperliche Aktivität oder eine warme Umgebung
(Sommerhitze, heißes Bad oder Sauna). Sie tritt auch auf bei großer
Freude, Angst oder Aufregung.
-
Eine beschleunigte Atmung ist oftmals aber
auch die Folge einer körperlichen Schädigung oder Erkrankung.
Beispiele: Schmerzen, Fieber, Herzerkrankungen, Lungenerkrankungen oder
Anämie (Mangel an roten Blutkörperchen). Sie tritt auch auf bei Schock
etwa als Folge eines hohen Blutverlustes.
-
Bradypnoe
-
Wenn ein Bewohner weniger als 12 Atemzüge pro
Minute ausführt, liegt eine verlangsamte Atmung vor (sog. "Bradypnoe").
-
Verschiedene unbedenkliche Faktoren können
die Atemfrequenz absenken, etwa Schlaf, tiefe Entspannung, Meditation
oder autogenes Training.
-
Eine verlangsamte Atmung kann aber auch auf
ernst zu nehmende Krankheiten hinweisen, etwa eine Schädigung des
zentralen Nervensystems (etwa durch einen Tumor, eine Blutung, eine
Entzündung oder ein Schädel-Hirntrauma), Vergiftungen (etwa mit
Benzodiazepinen) oder Stoffwechselerkrankungen (etwa einer
Schilddrüsenunterfunktion).
-
Apnoe
-
Das Fehlen der Atmung wird "Apnoe" oder
Atemstillstand genannt.
-
Der Sauerstoffmangel führt innerhalb von drei
bis fünf Minuten zu ggf. irreversiblen Schädigungen und zum Versterben.
-
Die Messung der Atemfrequenz erfolgt unbemerkt
vom Bewohner. Wenn der Bewohner weiß, dass seine Atemzüge gezählt
werden, wird sich dieses bewusst oder unbewusst auf seine Atmung
auswirken. Viele Senioren atmen dann besonders tief ein, weil sie
dieses vom Arztbesuch kennen. Wir integrieren daher diese Maßnahme in
die Pulsmessung. In der ersten Minute wird der Puls ermittelt. Danach
hält die Pflegekraft die Hand des Bewohners eine weitere Minute, zählt
aber innerhalb dieser Zeitspanne nicht die Pulsschläge, sondern die
Atemzüge.
-
Im Ausnahmefall kann die Erfassung der
Atemfrequenz auch im Schlaf erfolgen. Allerdings ist die Atemfrequenz
bei gesunden, schlafenden Menschen i.d.R. niedriger. Obendrein könnte
der Bewohner aufwachen und sich erschrecken.
-
Bei komatösen Bewohnern ist die Atmung oftmals
so flach, dass diese nicht zuverlässig beobachtet werden kann. Daher
legt die Pflegekraft eine Hand an das Brustbein und den Rippenrand oder
auf die Flanke. Auch hier werden die Atemzüge über einen Zeitraum von
60 Sekunden gezählt.
Atemtiefe
-
Eine oberflächliche Atmung ist als Schonatmung
oft die Folge von Schmerzen im Brustkorb.
-
Eine vertiefte Atmung resultiert z.B. aus einer
Bewusstlosigkeit oder aus der Einnahme von Schlafmitteln.
-
Die Steigerung der Luftmenge pro Atemzug ist
eine zusätzliche Möglichkeit des Körpers, um einen erhöhten
Sauerstoffbedarf zu decken.
-
Ein gesunder Mensch im Ruhezustand atmet pro
Atemzug ca. einen halben Liter Luft ein und wieder aus, bei 14 bis 16
Atemzügen pro Minute also rund siebeneinhalb Liter.
Atemrhythmus
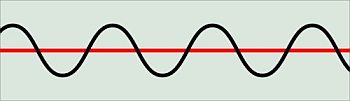
-
Ein gesunder
Mensch atmet in einem gleichmäßigen Rhythmus. Die Ausatmungsphase
dauert rund zweimal so lange wie die Einatmungsphase.
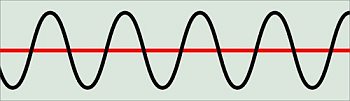
-
Die
Kussmaul-Atmung (auch "Azidose-Atmung") ist die Reaktion des Körpers
auf eine stoffwechselbedingte Azidose, die wiederum als Folge eines
urämischen oder diabetischen Komas auftreten kann. Die Atmung ist zwar
regelmäßig, aber abnormal vertieft. Der Körper wirft damit verstärkt
CO2 aus und stabilisiert den zu niedrigen pH-Wert.
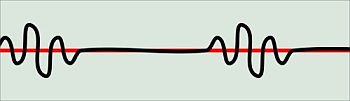
-
Die
Cheyne-Stokes-Atmung tritt bei schweren Störungen des Atemzentrums auf;
also etwa bei Enzephalitis (Gehirnentzündung) oder im Sterbeprozess.
Dieses Atemmuster wird als periodisches An- und Abschwellen der Atmung
mit anschließenden Pausen definiert. Der Bewohner atmet also zunächst
flach, steigert dann die Atemtiefe deutlich und senkt sie wieder ab.
Anschließend pausiert die Atmung für bis zu zehn oder mehr Sekunden.
Nach dieser Unterbrechung setzt die Atmung (zunächst flach) wieder ein.

-
Die
Schnappatmung tritt zumeist in der späten Sterbephase auf, kann aber
auch die Folge schwerer Schädigungen des Atemzentrums sein. Der
Bewohner schnappt einmal nach Luft, danach pausiert die Atmung. Oftmals
tritt zuvor eine Cheyne-Stokes-Atmung auf.
-
Bei einer
Biot-Atmung atmet ein Bewohner zunächst tief, kräftig und gleichmäßig.
Dann pausiert die Atmung. Ist der Sauerstoffmangel zu groß, wird das
Atemzentrum zum erneuten Einatmen angeregt. Diese Atemform tritt auf
bei einer Hirndrucksteigerung etwa als Folge einer Meningitis oder nach
einem Schädel-Hirn-Trauma mit Hirnblutung.
Atemintensität
-
Bei einer Hyperventilation ist die
Atemintensität gemessen am tatsächlich erforderlichen Gasaustausch zu
hoch. Es wird zu viel Kohlendioxid abgeatmet. Dieser Prozess lässt den
pH-Wert im Blut steigen und bindet vermehrt die Kalziumionen im Blut.
Bewohner berichten dann häufig über ein "Kribbeln um den Mund". Im
weiteren Verlauf kommt es zu einer Verkrampfung der Muskulatur. Die
Hände befinden sich in der typischen "Pfötchenstellung".
-
Hyperventilation ist häufig die Folge von
Stoffwechselerkrankungen, Schädigungen des ZNS, Herz- und
Lungenerkrankungen, oft auch psychischer Angst und Erregung sowie von
Fieber.
-
Bei einer Hypoventilation ist die Atmung zu
flach und/oder die Atemfrequenz zu gering. Der Kohlendioxidspiegel im
Blut steigt, während der Sauerstoffgehalt abnimmt. Die Lungenbläschen
werden nicht mehr ausreichend belüftet. Ggf. bilden sich in der Lunge
Bereiche, die nicht mehr belüftet werden. Diese sog. "Atelektasen" sind
häufig der Ausgangspunkt für eine Pneumonie.
-
Hypoventilation wird ausgelöst durch
Schonatmung bei Bauch- oder Brustschmerzen, etwa nach operativen
Eingriffen. Weitere Auslöser sind Störungen des Atemzentrums, der
Atemmuskulatur, der Atemwege oder der Lunge. Bei hochbetagten Senioren
ist eine Hypoventilation oft die unvermeidliche Folge des körperlichen
Abbaus.
Atemtyp
-
Ein Mensch kann zwei Muskelgruppen für die
Atmung nutzen. Es werden daher auch zwei Atemtypen unterschieden:
-
Bei der Brustatmung (auch "Kostal-" oder
"Thorakalatmung") wird die Lunge hauptsächlich von
Zwischenrippenmuskeln gedehnt und komprimiert. In der Folge hebt und
senkt sich der Brustkorb sichtbar. Die meisten Frauen atmen auf diese
Weise. Die Brustatmung kann aber auch als Schonatmung nach einer
Bauchverletzung oder nach einem operativen Eingriff in diesem
Körperbereich genutzt werden.
-
Bei der Bauchatmung (auch "Abdominal-" oder
"Zwerchfellatmung") kommt hauptsächlich das Zwerchfell zum Einsatz.
Dieses spannt sich beim Einatmen an und weitet den Brustkorb. Beim
Ausatmen entspannt sich das Zwerchfell und verengt den Brustkorb. Vor
allem Männer nutzen diese Atemform. Als Schonatmung kommt sie zum
Tragen bei Verletzungen oder nach Operationen im Brustraum.
-
Bei körperlicher Anstrengung kann es auch zur
Mischatmung kommen. Hierbei werden beide Muskulaturgruppen gleichzeitig
eingesetzt.
-
Bei schwerer Atemnot kann der Körper zusätzlich
die Atemhilfsmuskulatur nutzen. Es kommt zur sog. "Auxiliaratmung". Der
Bewohner sitzt dann aufrecht im Bett und stützt sich mit beiden Armen
ab. Sein Mund ist geöffnet, um die Atemwege so kurz wie möglich zu
halten.
Atemgeruch
-
Der Atem ist normalerweise geruchsarm.
Auffälligkeiten sind mitunter Anzeichen für Erkrankungen.
-
Übler Mundgeruch kann durch mangelhafte
Mundhygiene zurückzuführen sein. Es handelt sich um die Folgen des
bakteriellen Zerfalls von Nahrungsresten oder um Erkrankungen der
Mundhöhle, etwa Karies. Auch Erkrankungen wie Mandelentzündung führen
ggf. zu üblem Mundgeruch.
-
Atemgeruch kann überdies die Folge des Konsums
von Knoblauch und anderen stark riechenden Lebensmitteln sein.
-
Obst- oder Acetongeruch (fruchtig, obstig,
"faule Äpfel") tritt auf bei langen Hungerphasen oder beim diabetischen
Koma.
-
Uringeruch kann bei Nierenversagen wahrgenommen
werden. Allerdings unterlaufen Pflegekräften hier schnell
Fehleinschätzungen, etwa wenn der Uringeruch tatsächlich auf eine
Inkontinenz zurückzuführen ist.
-
Erdiger Geruch ("nach Leber") ist wahrzunehmen,
wenn Lebergewebe zerfällt. Dieses etwa als Folge einer Leberzirrhose.
-
Ammoniakgeruch (Salmiakgeist oder "faule Eier")
tritt auf, wenn die Leberfunktion eingeschränkt ist und deshalb kein
Ammoniak abgebaut werden kann.
-
Ein fauler, süßlicher oder jauchiger Geruch
weist auf eine Eiteransammlung in der Lunge hin, wie dieses etwa bei
einem Abszess auftritt. Weitere mögliche Auslöser sind Zerfallsprozesse
(etwa bei einem Bronchialkarzinom) oder bei Bronchiektasen, also
Aussackungen der Bronchien.
Atemgeräusche
-
Bei gesunden Menschen sind Atemgeräusche nur
bei körperlicher Belastung wahrnehmbar, dann etwa als ein Keuchen.
-
Ein hörbares Pfeifen während des Einatmens
(sog. "inspiratorischer Stridor") tritt bei einer Blockierung der
Luftwege auf, etwa durch einen Fremdkörper, durch eine
Schilddrüsenvergrößerung oder durch Schleimablagerungen. Dieser Effekt
tritt häufig in Kombination mit Atemnot auf.
-
Ein hörbares Pfeifen während des Ausatmens
(sog. "exspiratorischer Stridor") geht häufig auf eine Verengung der
Bronchien zurück. Dieses etwa durch eine massive Schleimproduktion,
durch einen Fremdkörper oder durch das Anschwellen der Schleimhäute.
Betroffen sind oftmals Bewohner mit Asthma oder mit einer chronischen
Bronchitis. Es kommt häufig zur Atemnot.
-
Flüssigkeitsansammlungen in den Lungenbläschen
können zu einem Rasseln oder zum Brodeln führen, den sog. "feuchten
Rasselgeräuschen". Auslöser sind häufig ein Lungenödem oder eine
Pneumonie.
-
Zu den sog. "trockenen Rasselgeräuschen" werden
das Giemen, das Pfeifen und das Brummen gezählt. Sie werden durch
schwingende Schleimfäden in den Bronchien ausgelöst, die in der Folge
etwa einer Bronchitis, COPD oder bei Asthma gebildet werden.
-
Viele Menschen schnarchen im Schlaf. Dieses
Atemgeräusch entsteht durch das Flattern des Gaumensegels. Es ist
harmlos, wenn der Bewohner trotzdem regelmäßig atmet. Nur wenn es zu
Atempausen von mehr als 10 Sekunden kommt, sollte geprüft werden, ob
ein sog. "Schlafapnoe-Syndrom" mit Sauerstoffmangel vorliegt.
Nachbereitung:
-
Bei gravierenden Abweichungen wird umgehend ein
Arzt gerufen.
-
Die Ergebnisse der Atembeobachtung und alle
weiteren relevanten Auffälligkeiten werden dokumentiert. Notiert werden
immer auch die Begleitumstände der Messung, also etwa "Messung im
Liegen, Bewohner ist aufgeregt usw."
Dokumente:
Verantwortlichkeit
/ Qualifikation:
|
 Start
Start  Suche
Suche Service
Service Start
Start  Suche
Suche Service
Service