|
Diese Seiten wurden für Smartphones optimiert.
Für die PC-Version
klicken Sie bitte hier.
Standard "Gebärmuttersenkung und Beckenbodenschwäche"
Drei, vier oder mehr Geburten ohne spätere
Rückbildungsgymnastik, dazu jahrzehntelange körperliche Arbeit. Nicht
ohne Grund leiden viele Seniorinnen unter einer Gebärmuttersenkung. Mit
einer ganzen Reihe interessanter Therapieansätze können Pflegekräfte
dabei helfen, dass Betroffenen eine Radikaloperation erspart bleibt.
Standard "Gebärmuttersenkung und Beckenbodenschwäche"
Definition:
-
Bei einer Gebärmuttersenkung kommt es zu einem
Absacken des Uterus und der Vagina. Wenn Teile der Gebärmutter und der
Scheide im Scheideneingang sichtbar werden, handelt es sich um einen
"partiellen Uterusprolaps". Bei einem "totalen Prolaps" kommt es zu
einem Vorfall der gesamten Gebärmutter.
-
Wenn sich die vordere Scheidenwand absenkt,
kommt es zum Blasenvorfall ("Zystozele"). Durch die Senkung der
hinteren Scheidenwand tritt der Enddarm tiefer ("Rektozele"). In der
Praxis sind Zystozelen häufiger vertreten als Rektozelen.
-
Der Uterus, die Vagina, die Harnblase und das
Rektum sind miteinander verbunden. Daher kann eine Gebärmuttersenkung
auch die Lage der anderen Organe krankhaft verändern und deren
Funktionsfähigkeit beeinträchtigen.
-
Die Gebärmuttersenkung schreitet i. d. R. so
langsam fort, dass sie von der Bewohnerin zunächst unbemerkt bleibt.
Das erste Symptom ist oftmals ein unfreiwilliger Harnabgang.
Grundsätze:
-
Eine mäßige Scheiden- oder Gebärmuttersenkung
ist die unvermeidliche Folge von Schwangerschaften. Eine Behandlung ist
aber nur dann erforderlich, wenn Beschwerden auftreten.
-
Eine aus diesen körperlichen Veränderungen
resultierende Inkontinenz hingegen kann oftmals abgewendet werden. Auch
im hohen Alter werden wir daher immer nach Therapien und nach
Pflegemaßnahmen suchen, um das Fortschreiten der Krankheit zu stoppen.
-
Wir sind uns immer bewusst, dass eine Senkung
der Gebärmutter für viele Betroffene so peinlich ist, dass sie es
selbst mit der Bezugspflegekraft nicht besprechen werden. Wir
thematisieren dieses Krankheitsbild daher stets taktvoll und unter vier
Augen.
-
Der entscheidende Faktor bei der
Beckenbodengymnastik ist die Motivation der Bewohnerin. Wir müssen der
Betroffenen stets verdeutlichen, dass mit einem spürbaren Erfolg erst
nach Wochen oder nach Monaten zu rechnen ist.
Ziele:
-
Eine Gebärmuttersenkung wird frühzeitig erkannt.
-
Durch konsequent angewandte Prophylaxemaßnahmen
wird das Fortschreiten der Erkrankung gestoppt.
-
Eine Inkontinenz wird vermieden.
-
Die Lebensqualität und das Selbstwertgefühl der
Bewohnerin bleiben erhalten.
Vorbereitung:
Risikoermittlung
Wir prüfen im Rahmen
der Erstanamnese sowie bei der Biografiearbeit, welche individuellen
Risiken bei der Bewohnerin vorliegen. Etwa:
-
Übergewicht
-
Berufsleben, das mit harter körperlicher Arbeit
verbunden ist (Handwerk, Landwirtschaft usw.)
-
Bindegewebeschwäche als Folge einer genetischen
Disposition oder der Alterung
-
mehrere Geburten, insbesondere ohne dass danach
Maßnahmen zur Rückbildung durchgeführt wurden (etwa Gymnastik)
-
Geburt sehr großer Kinder, Mehrlingsgeburten
sowie Geburtsverletzungen
-
umfangreiche gynäkologische Operationen
-
lang anhaltender Husten (z. B. chronische
Bronchitis)
-
Gebärmuttersenkungen in der direkten
Verwandtschaft; insbesondere bei der Mutter
Symptome
Wir achten auf
Symptome, die auf eine sich entwickelnde Gebärmuttersenkung hindeuten:
-
Druck- oder Fremdkörpergefühl in der Scheide,
dieses insbesondere, wenn die Bewohnerin sitzt
-
sichtbare Störungen im Gangbild, Probleme beim
Sitzen
-
diffuse Kreuz- und Unterbauchschmerzen, die
sich durch körperliche Arbeit, beim Pressen und beim Heben intensivieren
-
Blasenbeschwerden, insbesondere
Stressinkontinenz (Harnabgang beim Niesen und beim Husten oder bei
körperlicher Anstrengung)
-
Harnentleerungsstörungen
-
unvollständige Stuhlentleerung, Obstipation
-
gehäuft auftretende Harnwegsinfektionen
-
vaginaler Ausfluss, teils auch blutig durch
Infektionen und durch Druckgeschwüre
Durchführung:
allgemeine Maßnahmen
In frühen
Krankheitsphasen ist eine konservative Therapie i. d. R. ausreichend.
-
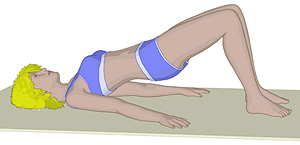
Wir führen gemeinsam mit der Bewohnerin
regelmäßiges Beckenbodentraining durch.
-
Durch eine Ernährungsumstellung sowie durch
körperliche Aktivität versuchen wir, etwaiges Übergewicht abzubauen.
-
Wir prüfen, ob eine lokale Östrogenbehandlung
die Symptomatik lindert. Oftmals werden die Wirkstoffe mittels
Suppositorium oder als Salbe appliziert. Vaginal applizierte
Suppositorien erhält die Bewohnerin zumeist direkt vor der nächtlichen
Bettruhe. Das Medikament kann dann optimal einwirken und fließt nicht
aus der Scheide wieder aus.
Ausscheidung
-
Beim Harnlassen soll sich die Bewohnerin Zeit
lassen. Sie soll sich aufrecht auf die Toilettenbrille setzen. Das
Becken wird leicht nach vorne geneigt. Sie soll weder die Bauchpresse
nutzen, noch den Harnstrahl bewusst unterbrechen.
-
Beim Stuhlgang soll die Bewohnerin den
Oberkörper etwas nach hinten kippen lassen. Sie soll sich nicht nach
vorne vorbeugen und stark pressen. Eine solche Körperhaltung würde zur
Dehnung und zur Absenkung des Beckenbodens führen. Wichtig ist auch,
normal zu atmen und nicht den Atem zum Pressen anzuhalten.
-
Möglich ist es auch, ein Fußbänkchen zur Hilfe
zu nehmen und die Füße darauf zu stellen. In dieser Hockposition wirkt
ein kurzer und gezielter Einsatz der Bauchmuskulatur direkt auf den
Enddarm.
Nutzung von Pessaren
-
In Ausnahmefällen kann ein Pessar aus Porzellan
oder aus Hartgummi in die Scheide eingeführt werden. Damit wird der
Uterus in Position gehalten.
-
Ein Pessar wird von der Bewohnerin, von dem
behandelnden Gynäkologen oder von der Pflegekraft eingeführt.
-
Schalen- und Ringpessare werden i. d. R. alle
drei bis vier Wochen gewechselt. Würfelpessare werden alle ein bis drei
Tage getauscht.
-
Das Einführen in die Scheide kann erleichtert
werden, wenn das Pessar zuvor mit einer östrogenhaltigen Creme
bestrichen wird. Dafür ist eine Arztanordnung erforderlich.
-
Die erhöhte Gefahr von Druckgeschwüren sowie
von Entzündungen der Scheide sprechen gegen die Nutzung von Pessaren.
Elektrostimulation
-
Bei der Elektrostimulation wird eine Sonde in
die Scheide eingeführt. Sie gibt elektrische Impulse ab, um die
Beckenbodenmuskulatur zu stimulieren.
-
Die Muskulatur reagiert darauf mit Anspannung
und wird so trainiert. Zusätzlich lernt die Bewohnerin dabei, die
Muskelgruppen bewusster zu erspüren.
-
Die Stromstärke kann über den Regler des
Elektrostimulationsgeräts individuell justiert werden.
-
Ohne zusätzliches Beckenbodentraining lässt der
Erfolg der Behandlung schnell wieder nach.
Biofeedback
-
Die Biofeedbackmethode erleichtert es einer
Bewohnerin, gezielt die richtigen Muskeln mit der richtigen Intensität
anzuspannen.
-
Durch das visuelle oder akustische Signal des
Biofeedbackgeräts erhält die Bewohnerin eine Rückmeldung, ob sie die
Übung korrekt durchführt.
-
Dafür wird in die Scheide eine Elektrode
eingeführt, die mit dem Hauptgerät verbunden ist.
-
Die Übung sollte zweimal täglich für jeweils
rund 15 Minuten durchgeführt werden.
Nutzung von
Vaginalkonen
-
Die Bewohnerin soll Scheidenkegel (sog.
"Konen") nutzen. Es handelt sich dabei um kleine Kegel aus Kunststoff.
Das Gewicht der Konen ist abgestuft von 20 Gramm bis 70 Gramm. Diese
werden wie ein Tampon eingeführt und helfen Betroffenen, die
Beckenbodenmuskulatur anzusprechen.
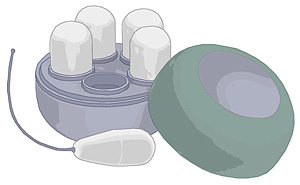
-
Nach dem Einführen in die Scheide würden die
Konen durch ihr Eigengewicht wieder herausfallen. Die Bewohnerin muss
dieses durch ein Anspannen der Beckenbodenmuskulatur verhindern. Sie
sollte dabei stehen oder in ihrem Zimmer auf- und abgehen.
-
Die Übung sollte zweimal täglich für jeweils
rund 15 Minuten durchgeführt werden. Zunächst erfolgt die Anspannung
nur bewusst. Wenn diese Maßnahme aber über Monate hinweg konsequent
durchgeführt wird, erfolgt die Beckenbodenanspannung auch unbewusst.
-
Je nach Erfolg oder Misserfolg wird ein Konus
mit einem höheren bzw. niedrigerem Gewicht gewählt. Wichtig ist auch,
dass der Konus beim Husten, Niesen oder Lachen sicher gehalten wird.
Nach Möglichkeit sollte sich das Gewicht des Konus im Laufe der Monate
stetig steigern, bis die Beckenbodenmuskulaturschwäche überwunden ist.
-
Die Konen können mit Wasser und mit Seife sowie
ggf. mit Desinfektionsmittel keimarm gehalten werden.
-
Konen dürfen nicht eingesetzt werden, wenn im
Bereich der Vagina eine Entzündung vorliegt oder vermutet wird.
operative Therapie
-
Abhängig davon, ob die Blase oder der Darm von
der Senkung betroffen ist, wird die vordere oder die hintere
Scheidenwand abgelöst. Der Chirurg entnimmt überflüssige Haut und
vernäht die Wunde wieder (sog. "Scheidenplastik"). In vielen Fällen ist
es möglich, den Blasen- und Beckenboden durch die Vagina und somit ohne
Unterbauchschnitt zu raffen. Ist jedoch eine Anhebung der Blase
notwendig oder muss der Harnweg korrigiert werden, erfolgt der Eingriff
durch die Bauchdecke.
-
Da bei älteren Bewohnerinnen keine
Schwangerschaft mehr möglich ist, kann gleichzeitig die Gebärmutter
entnommen werden (sog. "Hysterektomie"). Der Scheidenblindsack muss bei
dieser Variante durch einen speziellen Gewebestreifen in der
Beckenhöhle fixiert werden (sog. "Vaginosakropexie"), um einen Vorfall
zu vermeiden.
-
Bei vielen Betroffenen hat der Eingriff
Auswirkungen auf das Selbstwertgefühl, da mit der Gebärmutter ein
wichtiger Bestandteil weiblicher Identität entfernt wird. Wir rechnen
mit depressiven Verstimmungen, Ängsten und Niedergeschlagenheit.
-
In den ersten Wochen nach der Operation sollte
sich die Bewohnerin schonen. Sie sollte es vermeiden, längere Zeit zu
stehen oder schwere Lasten zu tragen.
-
Wir achten auf Anzeichen von Komplikationen,
also insbesondere auf Blutungen und auf Schmerzbelastung.
Nachbereitung:
-
Alle durchgeführten Maßnahmen, sowie die
Reaktionen der Bewohnerin werden sorgfältig in der Pflegedokumentation
vermerkt.
-
Die Pflegeplanung wird regelmäßig an den sich
verändernden Gesundheitszustand der Bewohnerin angepasst.
-
Bei relevanten Beobachtungen wird umgehend der
behandelnde Gynäkologe informiert.
Dokumente:
-
Pflegeplanung
-
Berichtsblatt
-
Leistungsnachweise
Verantwortlichkeit
/ Qualifikation:
|
 Start
Start  Suche
Suche Service
Service Start
Start  Suche
Suche Service
Service