|
Diese Seiten wurden für Smartphones optimiert.
Für die PC-Version
klicken Sie bitte hier.
Standard "subkutane Infusion"
In
heißen Sommermonaten ist die subkutane Infusion oftmals die letzte
Option, um eine Krankenhauseinweisung aufgrund einer Dehydratation zu
verhindern. Die korrekte Durchführung sollte rechtzeitig in einem
Standard definiert werden. Wir zeigen Ihnen, wie Sie geeignete
Hautbereiche finden, Hygieneprobleme vermeiden und auf Komplikationen
angemessen reagieren.
Standard "subkutane Infusion"
Definition:
-
Bei einer subkutanen Infusion wird die
Flüssigkeit in die Subkutis, also in das Unterhautfettgewebe
eingebracht. Es entsteht ein lokales Ödem. Die Infusionslösung wird
langsam und kontinuierlich aus dem interstitiellen Raum in die
Blutgefäße übernommen und im Organismus verteilt.
-
Im Gegensatz zu einer intravenösen Infusion
wird dabei der Blutkreislauf nicht in kurzer Zeit mit größeren
Flüssigkeitsmengen belastet. Die Maßnahme ist daher i. d. R. gut
verträglich.
-
Genutzt wird diese Technik daher, wenn Bewohner
aufgrund körperlicher Einschränkungen nicht mehr in der Lage sind,
ihren Flüssigkeitsbedarf durch orale Aufnahme zu decken. Wir verhindern
damit eine Dehydratation des Bewohners, die letztlich zum Tode führen
kann.
-
Pro Einstichstelle können täglich maximal 1000
Milliliter appliziert werden. Allerdings ist es schonender, ein solches
Volumen auf zwei Injektionsstellen zu verteilen.
-
Subkutane Infusionen können nach einer
sorgfältigen Anleitung durch den behandelnden Arzt an examinierte
Pflegekräfte delegiert werden. Es ist also möglich, zeitnah auf eine
drohende Dehydratation zu reagieren.
-
Infundiert werden isotone Infusionslösungen wie
z. B. NaCl 0,9%. Es werden keine Medikamente auf diese Weise
eingegeben, da diese Nekrosen auslösen können. Lediglich in der
Palliativmedizin werden ggf. Opiate zugesetzt.
-
Infusionen können auch in der Nacht verabreicht
werden. Der Bewohner ist dann tagsüber mobil. Dieses ist aber nur dann
sinnvoll, wenn Komplikationen unwahrscheinlich sind. Es ist zu
bedenken, dass der Zustand des Bewohners in der Nacht schwerer zu
kontrollieren ist.
(Hinweis: In der Fachliteratur finden sich mitunter deutliche
Abweichungen hinsichtlich des empfohlenen Ablaufs. So wird in einigen
Varianten auf die separate 10-ml-Spritze zum Entlüften der Kanüle
verzichtet. Auch der empfohlene Einstichwinkel schwankt zwischen 15°
bis 45°. Sie sollten innerhalb des Pflegeteams eine einheitliche
Vorgehensweise finden und diesen Standard entsprechend anpassen.)
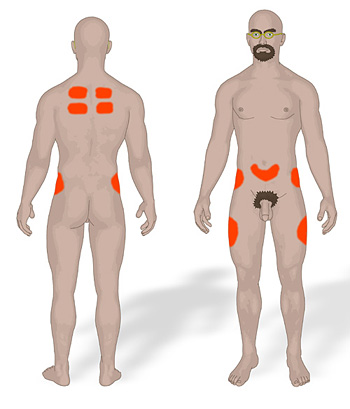
Körperbereiche, die über eine
ausgeprägte Unterhaut verfügen, sind für subkutane Infusionen geeignet.
Dazu zählt die Außen- und Vorderseite der Oberschenkel, aber nur im
mittleren Drittel. Eine Infusion ist auch möglich im Bereich der
Bauchdecke, sofern ein drei bis fünf Zentimeter breiter Streifen rund
um den Bauchnabel ausgespart wird. Geeignet sind auch die Flanken. (In
einigen Fällen kann auch der obere Bereich der Schulterblätter genutzt
werden. Hier ist die ideale Punktionsstelle, wenn der Bewohner in der
Bauchlage gelagert wird oder in einen Tagesrollstuhl mobilisiert wurde.)
Grundsätze:
-
Eine subkutane Infusion wird erst dann
durchgeführt, wenn alle anderen Strategien zur Flüssigkeitsversorgung
erfolglos blieben. Dann allerdings sollte nicht gezögert werden.
-
Die subkutane Infusion darf niemals als Ersatz
für die orale Flüssigkeitszufuhr genutzt werden, sofern diese mit
Unterstützung noch möglich wäre.
-
Wir beachten den Willen des Bewohners, wenn
dieser die Infusion als lebensverlängernde Maßnahme ablehnt. Eine
entsprechende Patientenverfügung ist für uns bindend.
-
Eine subkutane Infusion erfolgt nur auf ärztliche Anordnung.
-
Bei allen Infusionen wird die "6-R-Regel" angewendet (Verhinderung von Fehlmedikamentierungen).
Die Delegation
durch den Arzt wird immer kritisch hinterfragt. Aufgrund ihrer
Ausbildung und ihrer langjährigen Erfahrung haben Pflegekräfte das
Recht und die Pflicht, ggf. auch einem Mediziner zu widersprechen.
Auch eine
jahre- oder jahrzehntelange gute Zusammenarbeit mit einem Arzt darf
nicht dazu führen, dass die hier beschriebenen Sicherheitsregeln nur
noch eingeschränkt umgesetzt werden.
Ziele:
-
Die Flüssigkeitsversorgung ist gesichert.
-
Die Schmerzbelastung des Bewohners wird auf ein Minimum reduziert.
-
Die häufigsten Komplikationen werden vermieden,
insbesondere Infektionen, Gewebeschäden, starke Ödeme, Schmerzen durch
zu hohe Tropfgeschwindigkeit sowie ein Abknicken des Schlauchs.
Vorbereitung:
Indikation / Kontraindikation
Wir führen eine subkutane Infusion bei folgenden Indikationen durch:
-
Es liegt eine Exsikkosegefährdung vor, etwa bei Fieber, bei Schluckstörungen oder bei hohen Außentemperaturen.
-
Eine i.v.-Infusion ist nicht möglich oder unpraktikabel.
-
Das Legen einer PEG ist nicht möglich oder
sinnvoll. Dieses ist etwa der Fall, wenn bei einem akuten
Flüssigkeitsmangel keine Zeit für das Legen einer Magensonde bleibt.
-
Die Venen des Bewohners lassen sich schlecht punktieren.
Eine subkutane Infusion kommt bei verschiedenen Umständen nicht in Betracht:
-
Es liegt eine schwere Form der Dehydratation vor, die viel Flüssigkeitszufuhr in kurzer Zeit erfordert.
-
Am Injektionsort sind Ödeme vorhanden.
-
Der Bewohner ist im Schockzustand.
-
Es liegt eine Stoffwechselentgleisung vor.
-
Der Bewohner leidet unter schweren Blutgerinnungsstörungen.
-
Es liegt eine gravierende Störung im Wasser- und Elektrolythaushalt vor.
-
Der Bewohner leidet unter einer fortgeschrittenen Herzinsuffizienz.
notwendiges Material
-
gerichtete Infusion mit Kanüle, etwa "Butterfly-Kanüle"
-
Händedesinfektionsmittel
-
Hautdesinfektionsmittel
-
unsterile Handschuhe
-
sterile Tupfer und Kompressen
-
Pflaster / Fertigverband; ggf. transparent
-
Abwurfbehälter
-
Flächendesinfektionsmittel
-
10-ml-Spritze (zum Entlüften)
allgemeine Maßnahmen
-
Es werden ggf. Maßnahmen zur Wahrung der
Intimsphäre getroffen. Etwa: Die Zimmertür wird geschlossen, etwaige
Mitbewohner werden kurz vor die Tür gebeten usw.
-
Der Bewohner wird über den Zweck der subkutanen
Infusion aufgeklärt und um Zustimmung gebeten. Auch bewusstlose
Bewohner werden über die Maßnahme informiert.
-
Der Bewohner sollte noch einmal die Toilette aufsuchen.
-
Der Bewohner wird ggf. umgelagert, damit die
Einstichstelle sicher erreicht werden kann. Die Körperposition sollte
bequem sein, da der Bewohner in den folgenden Stunden nur eingeschränkt
umgelagert werden kann. Bei einem erhöhten Dekubitusrisiko nutzen wir
Mikrolagerungen.
-
Das Tablett und der Arbeitsbereich werden desinfiziert.
-
Die Pflegekraft kontrolliert das Verfallsdatum der Infusion.
-
Die Pflegekraft sorgt für gute Lichtverhältnisse während der subkutanen Infusion.
-
Die Punktionsstelle wird ausgewählt. Diese wird regelmäßig gewechselt, damit sich die Haut regenerieren kann.
-
Die Pflegekraft führt eine hygienische Händedesinfektion durch und zieht die unsterilen Handschuhe an.
Durchführung:
Anlegen der subkutanen Infusion
-
Die Einstichstelle wird desinfiziert.
Überschüssiges Desinfektionsmittel wird mit einem Tupfer beseitigt. Die
Einwirkzeit wird abgewartet, i. d. R. 30 Sekunden.
-
Die Butterflykanüle wird mittels der 10-ml-Spritze und NaCl 0,9% entlüftet.
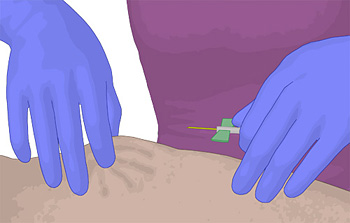
-
Die Pflegekraft formt mit dem Daumen und mit
dem Zeigefinger eine zwei bis drei Zentimeter dicke Hautfalte und hebt
diese von der darunterliegenden Muskulatur ab, ohne die Einstichstelle
zu berühren.
-
Sie sticht nun im Winkel von 45° ein. Die
Stichrichtung ist "distal", also aus Richtung der Füße in Richtung des
Kopfes. Der Kanülenschliff zeigt nach oben.
-
Die Pflegekraft bewegt die Hautfalte nun
vorsichtig ein kleines Stück zur Seite. Ist dieses nicht möglich,
entfernt sie den Zugang und wiederholt den Vorgang an anderer Stelle.
-
Ein Abbruch und eine Wiederholung der Punktion
ist auch notwendig, wenn Blut zurückfließt oder wenn der Bewohner
starke Schmerzen hat.
-
Die Pflegekraft lässt die Hautfalte los.
-
Die Kanüle wird mit einer Kompresse abgestützt.
-
Die Infusion wird an die Kanüle angeschlossen.
-
Rund fünf Zentimeter von der Einstichstelle
entfernt formt die Pflegekraft mit dem Zuleitungsschlauch eine Schlaufe
und fixiert diese mit einem Pflaster.
-
Danach umwickelt sie die Kanüle und die Schlaufe mit einer Mullbinde.
-
Nun öffnet die Pflegekraft die Rollklemme und stellt die Infusionsgeschwindigkeit ein.
häufige Fehler
-
Wenn die Infusion nicht läuft, wechseln wir den
Einstichort oder wählen nun einen flacheren Einstichwinkel. Alternativ
versuchen wir, die Kanülenspitze mit der angeschliffenen Seite nach
unten einzustechen.
-
Falls nach dem Einstich Blut im Kanülenschlauch
sichtbar wird, ist dieses die Folge einer ungewollten Gefäßpunktion.
Wir wechseln den Einstichort.
-
Mitunter klagt ein Bewohner 5 bis 20 Minuten
nach Infusionsbeginn über Schmerzen. Derartige Beschwerden werden
häufig dadurch ausgelöst, dass die Kanüle zu tief liegt, also bereits
in der Muskelschicht. Wir wechseln in diesem Fall den Einstichort oder
wählen einen flacheren Einstichwinkel.
-
Oft treten die Schmerzen auch erst 30 bis 120
Minuten nach Infusionsbeginn auf. Dann ist es notwendig, die
Infusionsgeschwindigkeit zu reduzieren. Bleibt auch dieses ohne Erfolg,
wechseln wir die Punktionsstelle.
-
Eine Rötung am Einstichort ist zumeist harmlos.
Der Bereich kann ggf. einfach gekühlt werden. Auch ein Kältegefühl und
eine Blässe im betroffenen Hautareal sind i. d. R. eine normale Folge
der Infusion.
-
Wenn der Bewohner über ein starkes Druckgefühl
klagt, kann dieses auf eine zu hohe Infusionsgeschwindigkeit hindeuten.
Oftmals kann es beispielsweise besser sein, jeweils eine Hälfte der
Flüssigkeit in den rechten und dann in den linken Oberschenkel
einzugeben. Ggf. ist es auch möglich, zwei Infusionen zeitgleich an
zwei Körperseiten zu applizieren.
-
Eine lokale Infektion ist oftmals die Folge von
Hygienemängeln bei der Durchführung der Infusion. In diesem Fall sollte
der Arzt informiert werden. Zu bedenken ist, dass viele Senioren
bedingt durch die Grunderkrankungen anfälliger für Infektionen sind.
Bei einer erhöhten Gefährdung nutzen wir ein transparentes Pflaster zum
Fixieren der Kanüle. Wir kontrollieren die Einstichstelle engmaschig
auf Entzündungszeichen.
-
Mitunter ist die Resorption verzögert. Auch
vier Stunden nach Infusionsende ist die Schwellung dann noch vorhanden.
Bei einem solchen Geschehen reduzieren wir die Infusionsgeschwindigkeit
und verringern das Infusionsvolumen. Alternativ wechseln wir den
Punktionsort.
-
Schwellungen im Genitalbereich sind zumeist
ungefährlich und auf Volumenverschiebungen zurückzuführen. Sie treten
vor allem nach Infusionen im Bereich des Abdomens und der Flanken auf.
Nach Ende der Infusion sollten sich die Symptome zurückbilden.
Entfernen der subkutanen Infusion
-
Die Pflegekraft führt eine Händedesinfektion durch und zieht unsterile Handschuhe an.
-
Die Pflegekraft schließt die Rollklemme.
-
Die Kanüle wird "in einem Rutsch" aus der Einstichstelle entfernt und in einem stichsicheren Behälter entsorgt.
-
Die Einstichstelle wird mit einem Pflaster versorgt.
Nachbereitung:
Überwachung des Bewohners
-
Der Bewohner wird engmaschig überwacht. Insbesondere kontrolliert die Pflegekraft
-
Atmung
-
Puls
-
Blutdruck
-
Körpertemperatur (Erkennung von Infektionen)
-
ausgeschiedene Urinmenge
-
Die Klingel wird in Reichweite des Bewohners abgelegt.
-
Unruhige oder desorientierte Bewohner müssen
während der Maßnahme engmaschig überwacht werden. Im Extremfall ist
eine permanente Sitzwache erforderlich. Eine Fixierung ist zu
vermeiden, da diese die Unruhe verstärken würde.
weitere Maßnahmen
-
Die Pflegekraft befragt den Bewohner nach seinem Befinden.
-
Der Bewohner wird darauf hingewiesen, dass er sich an der Einstichstelle nicht kratzen sollte.
-
Es kann dazu kommen, dass der Schlauch
umknickt. Orientierte Senioren werden für diese Problematik
entsprechend sensibilisiert und gebeten, sich entsprechend vorsichtig
zu bewegen.
-
Die Reaktionen des Bewohners auf die Infusion
und die Einstichstelle werden beobachtet. Bei allergischen oder
sonstigen potenziell gefährlichen Reaktionen wird die Maßnahme
abgebrochen und umgehend ein Arzt benachrichtigt.
-
Die Materialien werden weggeräumt und ggf. entsorgt.
-
Die Kleidung des Bewohners wird gerichtet. Der Bewohner wird bequem gelagert.
-
Die Pflegekraft führt eine hygienische Händedesinfektion durch.
-
Die Infusion wird dokumentiert. Wir vermerken insbesondere:
-
genaue Bezeichnung des applizierten Wirkstoffs
-
Flüssigkeitsmenge, ggf. Zumischung
-
gewählte Tropfgeschwindigkeit
-
Beginn und Ende der Infusion
-
Abweichungen, Unterbrechungen, Komplikationen und Reaktionen darauf
-
weitere Pflegemaßnahmen, also Wechsel des Infusionssystems, Verbandswechsel usw.
-
Reaktionen und Äußerungen des Bewohners sowie weitere relevante Beobachtungen
-
Wir berücksichtigen die Infusion bei der Erstellung der Flüssigkeitsbilanz.
-
Wenn die Infusion über einen längeren Zeitraum
einfließen muss, benötigt der Bewohner bei vielen alltäglichen
Verrichtungen Unterstützung. Dazu zählen etwa die Körperpflege und die
Nahrungsaufnahme.
Dokumente:
-
ärztliches Verordnungsblatt
-
Durchführungsnachweis
-
Berichtsblatt
Verantwortlichkeit / Qualifikation:
|
 Start
Start  Suche
Suche Service
Service Start
Start  Suche
Suche Service
Service