|
Diese Seiten wurden für Smartphones optimiert.
Für die PC-Version
klicken Sie bitte hier.
Standard "Pflege von Senioren mit Ödemen"
Kein
Alkohol, keine Sommersonne, dafür fades Essen und
Trinkmengenbeschränkung: Die Behandlung von Ödemen ist für viele
Betroffene unangenehmer als die Schwellungen selbst. Manch Senior fragt
sich insgeheim, ob die "dicken Beine" eine solche Quälerei wirklich
wert sind.
Standard "Pflege von Senioren mit Ödemen"
Definition:
-
Ein Ödem ("Wassersucht") ist eine
unphysiologische Ansammlung von Flüssigkeit im Gewebe, etwa in der Haut
("Anasarka") oder in den Schleimhäuten.
-
Ödeme entstehen, wenn der sog. hydrostatische
Druck im Gefäßsystem erhöht ist. Die Flüssigkeit wird dabei aus den
Gefäßen in das umliegende Gewebe gedrückt. Weitere Auslöser sind
Schädigungen der Kapillarwände, ein beeinträchtigter Lymphabfluss sowie
eine veränderte Zusammensetzung des Blutes.
-
Die Schwellungen sind zumeist schmerzlos und
nicht gerötet. Sie können lokal begrenzt auftreten, etwa nur an einem
Bein. Auch eine generalisierte Symptomatik ist möglich, also am ganzen
Körper.
-
Ödeme sind keine eigenständige Krankheit,
sondern Symptome einer Grunderkrankung. Eine langfristige Therapie
zielt daher primär nicht auf die Beseitigung der Ödeme ab, sondern auf
eine Linderung der Grunderkrankung.
-
Ödeme sind außerdem gute Indikatoren für den
Verlauf der Grunderkrankung. An ihnen kann man also ablesen, inwieweit
sich die Grunderkrankung gebessert oder verschlechtert hat.
-
Ödeme können verschiedene Ursachen haben. In der Altenpflege sind vor allem diese Formen relevant:
-
Das kardiale Ödem ist ein Stauungsödem, das
durch eine mangelhafte Pumpleistung des Herzens verursacht wird. Bei
einer Rechtsherzinsuffizienz treten die Ödeme vor allem am Fußrücken
und am Knöchel auf. Eine Linksherzinsuffizienz führt oftmals zu einem
Lungenödem.
-
Das renale Ödem tritt bei Nierenerkrankungen
auf, also etwa bei einer Glomerulonephritis. Es kommt dann zu einer
gesteigerten Eiweißdurchlässigkeit der Glomeruli ("Nierenknäuelchen").
Als Folge des Eiweißmangels kann die Flüssigkeit im Blutgefäß nur
unzureichend aus dem Gewebe in die Kapillare resorbiert werden. Die
Ödeme treten zuerst im Gesicht auf, vor allem in der Gegend der Lider.
Auch die Hoden, die Fußknöchel und das Schienbein können betroffen sein.
-
Ein hepatogenes Ödem tritt vor allem bei Leberzirrhose auf. Es kommt zur Aszites ("Bauchwassersucht").
-
Das kachektische Ödem ist die
Folgeerscheinung von Nahrungsmangel, radikalen Diäten aber auch von
konsumierenden Erkrankungen wie etwa Krebs.
-
Ödeme können zudem verursacht werden durch
Allergien sowie durch Hormonstörungen (z. B. "Myxödem" als Folge einer
Schilddrüsenunterfunktion).
-
Chronische Ödeme stören die Versorgung des
Gewebes mit Nährstoffen. Als Folge kann es zu Wundheilungsstörungen
oder zu Entzündungen kommen.
-
Ödeme in der Lunge, im Hirn oder im Kehlkopfbereich sind lebensgefährlich.
Grundsätze:
-
Ödeme sind keine bloßen optischen Makel, sondern Symptome von oftmals gravierenden Grunderkrankungen.
-
Wir sind uns stets bewusst, dass insbesondere
eine Flüssigkeitsbeschränkung die Stimmungslage des Bewohners massiv
beeinträchtigen kann.
-
Wir ermutigen den Bewohner dazu, sein Verhalten
dem Krankheitsbild anzupassen. Nur so besteht die Aussicht, dass sich
die Ödeme zurückbilden.
-
Wir nehmen Schmerzäußerungen ernst und reagieren darauf umgehend.
-
Jedes Ödem, dessen Ursache nicht bekannt ist, rechtfertigt die Vorstellung des Bewohners bei seinem Hausarzt.
-
Wir arbeiten eng mit dem Hausarzt zusammen und
besprechen sorgfältig jede Maßnahme. Ohne Zustimmung des Arztes werden
insbesondere keine Medikamente abgesetzt.
Ziele:
-
Ein entstehendes Ödem wird zeitnah erkannt.
-
Die Ursache des Ödems wird korrekt bestimmt.
-
Durch eine Behandlung der ursächlichen Grunderkrankung bildet sich das Ödem zurück.
-
Komplikationen werden vermieden. Die Haut bleibt intakt.
-
Der Bewohner weiß, wie er durch sein eigenes Verhalten die Ödeme abklingen lassen kann. Er ist kooperativ.
Vorbereitung:
Wir achten auf die typischen Symptome:
-
Das Körpergewicht des Bewohners steigt
innerhalb kurzer Zeit deutlich an, ohne dass dieses etwa durch eine
erhöhte Nahrungszufuhr erklärt werden könnte.
-
Die Haut des Bewohners war zuvor runzelig und unelastisch. Sie wirkt plötzlich glatt und faltenfrei.
-
Bei mobilen Bewohnern treten die Ödeme an den
Unterschenkeln auf. Der Umfang der Beine nimmt dort sichtbar zu. Der
Bewohner klagt über "dicke Beine".
-
Hinweis:
-
Wenn das Ödem die Folge einer Herzinsuffizienz ist, kommt es i. d. R. zu einem beidseitigen Ödem.
-
Einseitige Ödeme werden zumeist durch Thrombosen ausgelöst.
-
Bei Immobilität verlagern sich die Ödeme auf
die Körperbereiche, die am tiefsten liegen. Sie bilden sich also am
Rücken, um die Hüfte sowie an den Oberschenkeln.
-
Die Ödeme werden zunächst am Abend bemerkt. Sie
bilden sich in der Nacht durch eine intensivierte Ausscheidung wieder
zurück. Der Bewohner leidet folglich unter Nykturie, also unter einem
vermehrten nächtlichen Wasserlassen.
-
Das Gesicht des Bewohners ist aufgequollen. Vor
allem im Bereich der Lider sammelt sich die Flüssigkeit verstärkt an.
Der Bewohner kann ggf. als Folge eines Lidödems die Augen nicht
vollständig öffnen.
-
Ödeme an den Händen führen zu Einschnürungen an Fingerringen.
-
Wenn im Rahmen von operativen Eingriffen auch
Lymphknoten entfernt wurden, treten Ödeme auch in weiteren
Körperbereichen auf, etwa am Ober- oder am Unterarm.
-
Ist der geschwollene Bereich häufig gerötet und druckschmerzempfindlich, so kann ein entzündlich bedingtes Ödem vorliegen.
-
Der Bewohner berichtet über ein Brennen oder über Parästhesien.
Hinweis:
-
Kardial bedingte Ödeme an den Füßen und den Beinen lassen sich mit einem Test feststellen.
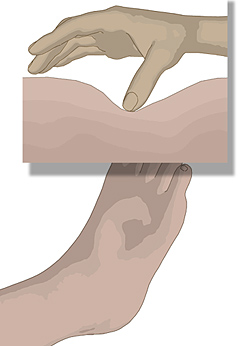
-
Die Pflegekraft drückt vorsichtig eine kleine Delle in die Haut und zieht den Finger zurück.
-
Gesunde Haut gleicht den Fingerdruck umgehend wieder aus; die Haut glättet sich sofort wieder.
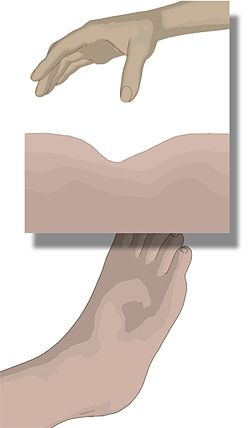
-
Bildet sich die Delle nur langsam zurück, liegt
ein kardial bedingtes Ödem vor. Im Gegensatz dazu ist ein Lymphödem
nicht wegdrückbar. Beim Tasten wirkt es hart und derb.
Durchführung:
Ursachenforschung
Falls der
Bewohner unter Ödemen leidet, regen wir eine Vorstellung beim Hausarzt
an. Für diesen stellen wir alle relevanten Informationen zusammen.
-
Ist eine Herzinsuffizienz bekannt?
-
Bewegt sich der Bewohner zu wenig? Bevorzugt er es, lange zu sitzen oder zu stehen?
-
Leidet der Bewohner unter venöser Insuffizienz? Gab es in der Vergangenheit bereits eine Beinvenenthrombose?
-
Sind akute oder chronische Nierenerkrankungen bekannt?
-
Leidet der Bewohner unter gastrointestinalen
Gesundheitsstörungen? Etwa Leberschädigungen, Maldigestion (Störung der
Verdauung im Magen und im Duodenum) oder Malabsorption (Störung der
Resorption im Darm)?
-
Leidet der Bewohner unter Hormonstörungen?
-
Konsumiert der Bewohner Alkohol in großen Mengen?
-
Nimmt der Bewohner Medikamente ein, deren Nebenwirkungen Ödeme auslösen können? Etwa:
-
Antiphlogistika (Mittel mit entzündungshemmender Wirkung)
-
Laxanzien (Mittel zur Förderung und zur Erleichterung der Darmentleerung)
-
nichtsteroidale Antirheumatika (NSAR) wie Iboprofen
-
Antidepressiva
-
Glukokortikoide (sog. "Stresshormone")
-
Ist der Bewohner unterernährt, etwa weil er sich falsch ernährt oder weil er die Nahrung verweigert?
-
Leidet der Bewohner unter einer Lymphabflussstörung? Diese könnte etwa von einem Tumor ausgelöst werden.
-
Leidet der Bewohner unter Allergien? Auf welche Stoffe reagiert der Bewohner allergisch?
-
Hat sich der Bewohner in den letzten Tagen oder Wochen verletzt, etwa als Folge eines Sturzes?
-
Ist die Harnausscheidung gestört?
Flüssigkeitszufuhr
Mittels einer
Beschränkung der Flüssigkeitszufuhr wird eine Rückresorption der
bislang eingelagerten Flüssigkeit angestrebt. Zudem soll eine
zukünftige Flüssigkeitsansammlung vermieden werden.
-
Die Ein- und Ausfuhrmengen werden genau erfasst. Nach jeweils 24 Stunden wird eine Flüssigkeitsbilanz erstellt.
-
Die pro Tag zulässige Trinkmenge wird vom Hausarzt festgelegt. Diese Trinkmenge sollte weder über- noch unterschritten werden.
-
Unverzichtbar ist eine NaCl-arme Kost.
-
Der Bewohner wird über die Zusammenhänge
zwischen der Flüssigkeitszufuhr und den Ödemen informiert. Dieses soll
den Kooperationswillen fördern.
-
Der Bewohner wird bei der Einhaltung der
rigiden Vorgaben zum Flüssigkeitskonsum unterstützt. Wenn der Mundraum
ausgetrocknet ist, erhält der Bewohner Eiswürfel zum Lutschen. Zudem
feuchten wir die Mundschleimhaut und die Lippen an.
-
Als zusätzliches Instrument zur Verlaufs- und
Erfolgskontrolle wird der Bewohner jeden Morgen unter vergleichbaren
Bedingungen gewogen.
Behandlungsstrategie
Im
Mittelpunkt der Therapie muss stets die Linderung der Grunderkrankung
stehen, da ansonsten die Ödeme immer wieder auftreten werden.
Unterstützend stehen verschiedene Wirkstoffgruppen zur Verfügung:
-
Schleifendiuretika hemmen die Salzresorption,
wirken sofort und besonders stark. Sie sind anders als Thiazide auch
bei Niereninsuffizienz ggf. noch wirksam.
-
Thiazide wirken mittelstark und erst nach längerem Vorlauf. Sie sind zumeist gut verträglich.
-
Kalium sparende Diuretika vermindern den
Kaliumverlust, wirken allein aber nur schwach und werden daher oft
gemeinsam mit Thiaziden verwendet.
-
Falls die Blutgerinnung gestört ist, kann eine Low-dose-Heparinisierung sowie niedrig dosierte Acetylsalicylsäure sinnvoll sein.
-
Wir applizieren die Medikamente am besten
morgens, um die Nachtruhe so wenig wie möglich durch Toilettengänge zu
beeinträchtigen.
-
Wir achten auf Nebenwirkungen, besonders auf Herzrhythmusstörungen und auf Muskelkrämpfe.
-
Wenn der Bewohner stark schwitzt oder unter
Fieber oder unter Durchfall leidet, drohen Austrocknung und
Elektrolytmangel. Um dieses zu verhindern, achten wir insbesondere auf
eine ausreichende Zufuhr von Flüssigkeit und von Elektrolyten. Falls
notwendig wird der Arzt über Auffälligkeiten frühzeitig informiert.
-
Wenn der Bewohner unter Diabetes mellitus
leidet, wird der Blutzucker engmaschig kontrolliert. Diuretika können
den Glukosespiegel im Blut erhöhen.
-
Der Bewohner sollte nur sehr wenig Lakritz zu
sich nehmen. Ein hoher Lakritzkonsum steigert oftmals die Wirkung von
Diuretika und führt zu einem Kaliummangel.
-
Der Bewohner sollte Kalium- und Vitamin-D-Präparate nur in Absprache mit dem Hausarzt einnehmen.
Beobachtung und Umfangsmessung
-
Sofern der Bewohner mobil ist, wird er täglich vor dem Frühstück gewogen.
-
Der Hautzustand des geschwollenen Bereichs wird
sorgfältig beobachtet. Relevant sind insbesondere Rötungen sowie
kleinere Läsionen.
-
Der Umfang der geschwollenen Körperbereiche wird regelmäßig gemessen. Wir erstellen eine präzise Verlaufskontrolle.
-
Die Messstelle wird mit einem Kugelschreiber
markiert, damit das Maßband immer die gleiche Position hat. Nur dann
sind die Messungen miteinander vergleichbar.
Beratung des Bewohners
Der Erfolg der Behandlung ist entscheidend davon abhängig, dass der Bewohner kooperiert.
-
Der Bewohner soll seine Extremitäten so häufig
wie möglich hoch lagern. Beim Fernsehen oder beim Musikhören bieten wir
ihm einen Hocker an. Er soll zudem die Arme nicht herabhängen lassen,
sondern diese etwa auf der Sessellehne ablegen.
-
Der Bewohner sollte keine einschnürenden
Textilien tragen, etwa enge Strümpfe. Bewohnerinnen sollten auf enge
BH-Träger verzichten.
-
Der Bewohner sollte mit seinen Kräften
haushalten. Anstrengende Arbeiten und Bewegungsübungen sind zu
vermeiden. Stattdessen sollte der Bewohner leichten Sport betreiben und
eine Pause einlegen, wenn die Kräfte nachlassen.
-
Warme Wickel und Auflagen sollte der Bewohner
generell vermeiden. Dieses gilt auch, wenn eine ödemferne Anwendung
geplant ist (also etwa auf der Brust, wenn nur die Beine geschwollen
sind).
-
Die Nutzung von vereisenden oder von unterkühlenden Eis- oder Alkoholpackungen sollte der Bewohner ebenfalls unterlassen.
-
Die Nutzung einer Sauna und eines Thermalbads
wirkt sich ggf. negativ auf den Krankheitsverlauf aus. Dieses gilt auch
für Wärmflaschen.
-
Im Sommer sollte der Bewohner in den heißen
Tagesstunden in der Einrichtung bleiben. In keinem Fall darf er sich
der direkten Mittagssonne aussetzen.
weitere Maßnahmen
-
Die auslösenden Grunderkrankungen werden konsequent behandelt. Die jeweiligen Standards dafür werden befolgt.
-
Die verschriebenen Medikamente müssen konsequent eingenommen werden. Wir wirken dahin gehend auf den Bewohner ein.
-
Wir intensivieren die Maßnahmen zur Thromboseprophylaxe.
Nachbereitung:
Dokumentation
Die zentralen Parameter der Behandlung werden dokumentiert, etwa:
-
Körpergewicht
-
Hautturgor
-
Flüssigkeitsbilanzierung
-
Vitaldaten
-
Wirkung der Medikamente
-
Kooperationsbereitschaft
Dokumente:
Verantwortlichkeit / Qualifikation:
|
 Start
Start  Suche
Suche Service
Service Start
Start  Suche
Suche Service
Service