|
Diese Seiten wurden für Smartphones optimiert.
Für die PC-Version
klicken Sie bitte hier.
Standard
"Schlaganfall
(apoplektischer Insult)"
Wenn ein Senior erste Symptome eines Schlaganfalles
zeigt, stehen Pflegekräfte vor der Wahl: Sofort einen Notarzt rufen und
riskieren, (immer mal wieder) einen Fehlalarm auszulösen? Oder
abwarten, wie sich der Zustand entwickelt? Ein guter Standard
verbessert die Chancen, dass trotz Hektik und Aufregung die richtige
Entscheidung getroffen wird.
Standard "Schlaganfall
(apoplektischer Insult)"
Definition:
-
In Folge einer interzerebralen Blutung oder
eines thrombotischen Verschlusses kann es im Gehirn zu einer akuten
Minderdurchblutung kommen. Je nach Lokalisation der Schädigung sind
unterschiedliche Symptome die Folge. Etwa: Schwindelgefühle, Erbrechen,
Gesichtslähmungen, Sehstörungen, Sprachstörungen, Missempfindungen oder
die Lähmung einer Körperhälfte.
-
Bedeutungsgleich sind die Begriffe
"Hirninfarkt", "Apoplexie", "apoplektischer Insult", "zerebrovaskulärer
Insult", "zerebrale Ischämie" und (engl.) "Stroke".
-
Ein Frühwarnzeichen für einen nahenden
Schlaganfall ist eine "TIA" (transitorische ischämische Attacke, ein
"Minischlaganfall"). Die Symptome entsprechen denen eines 'großen'
Schlaganfalls. Häufig treten eine Hemiparese (inkomplette Lähmung einer
Körperhälfte) sowie eine Monoparese (Lähmung einer einzelnen
Extremität) auf. In vielen Fällen erleiden Betroffene flüchtige
Sehstörungen sowie Aphasie (zentrale Sprachstörung) und Apraxie
(Störung von Handlungen oder von Bewegungsabläufen). Die Symptome
halten wenige Minuten bis 24 Stunden an.
-
Ohne eine entsprechende Reduktion der
Risikofaktoren und eine medizinische Behandlung steigt das Risiko, dass
TIA wiederholt auftritt und letztlich in einen Schlaganfall übergeht.
-
Daher ist beim Auftreten einer TIA die
sofortige Krankenhauseinweisung notwendig, auch wenn die Beschwerden
nach wenigen Minuten oder Stunden verschwunden sind. Die TIA ist ein
ernst zu nehmender Vorbote eines großen Schlaganfalls.
-
In Deutschland erleiden rund 270.000 Menschen
pro Jahr einen Schlaganfall. Mehr als 80 Prozent der Betroffenen sind
über 60 Jahre alt.
-
So lässt sich ein Schlaganfall schnell erkennen
("FAST"):
-
'F'ace (Gesicht, hängender Mundwinkel)
-
'A'rm (Ein Arm oder Bein kann nicht bewegt
werden.)
-
'S'peech (verwaschene, lallende Sprache)
-
'T'ime (Notarzt rufen)
Grundsätze:
-
Wenn hinreichende Anzeichen für eine TIA oder
für einen Schlaganfall sprechen, wird immer ein Notarzt gerufen. Die
Folgen eines oder ggf. auch mehrerer Fehlalarme wiegen weniger schwer
als eine verzögerte Behandlung bei einem echten Notfall.
-
Der Notruf erfolgt auch dann, wenn der Bewohner
diesen nicht wünscht, etwa weil er die Gefährdung nicht korrekt
einschätzt.
-
Bei einem Schlaganfall geht es zwar um Minuten,
dennoch dürfen Maßnahmen nicht überhastet werden.
-
Die schriftliche Patientenverfügung wird
beachtet, insbesondere bei Reanimationen.
Ziele:
-
Ein Schlaganfall oder eine TIA wird schnell und
korrekt erkannt.
-
Bis zum Eintreffen des Notarztes wird der
Bewohner korrekt versorgt.
-
Der Notarzt und die Klinikärzte erhalten alle
für die Behandlung notwendigen Informationen.
-
Die Folgen des Schlaganfalls werden auf ein
Minimum reduziert.
Vorbereitung:
Risikoabschätzung
-
Wir stellen zusammen, welchen Risiken der
Bewohner bislang ausgesetzt war. Je mehr Belastungsfaktoren zutreffen,
umso wahrscheinlicher ist es, dass bei entsprechenden Symptomen
tatsächlich ein Schlaganfall die Ursache ist.
-
hohes Lebensalter
-
Arteriosklerose
-
Hypertonie
-
Stoffwechselerkrankungen wie Diabetes mellitus
-
Adipositas
-
Bewegungsmangel oder Bettlägerigkeit
-
Hyperlipidämie (Erhöhung der Blutfettwerte)
-
Rauchen
-
die "Pille" bei Frauen
-
Blutgerinnungsstörungen
-
Herzerkrankungen (insbesondere Vorhofflimmern
und Herzrhythmusstörungen)
-
kurz zurückliegende Infusionen oder
Transfusionen
-
Flüssigkeitsmangel
-
mentaler Stress
Wir achten auf Symptome für einen
Schlaganfall. Je mehr der hier gelisteten Krankheitszeichen auftreten,
umso höher ist die Wahrscheinlichkeit für das Vorliegen eines
Schlaganfalls.
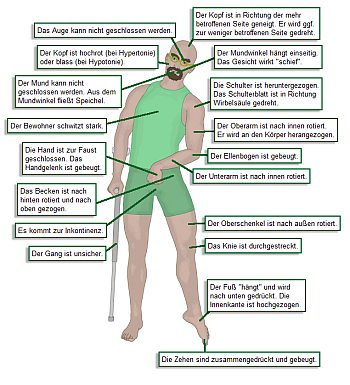
physische Symptome:
-
Die willkürlichen Bewegungen sind gelähmt.
-
Hemiparese (inkomplette Lähmung einer
Körperhälfte)
-
Hemiplegie (vollständige Lähmung einer
Körperhälfte)
-
typische "Schlaganfall-Haltung" (sichtbare
Veränderungen sind zumeist auf eine Körperseite beschränkt):
-
Eine Schulter und das Becken sind nach hinten
gezogen.
-
Der Rumpf ist einseitig verkürzt.
-
Der Arm ist "nach innen" gedreht.
-
Der Ellenbogen ist in Beugestellung.
-
Die Finger sind gebeugt.
-
Der Daumen wird nahe am Körper geführt.
-
Das Bein ist gestreckt.
-
Der Fuß hängt schlaff durch.
-
Der Innenrand des Fußes ist hochgezogen.
-
Die Stütz- und Gleichgewichtsreaktionen sind
gestört. Der Bewohner kann weder aufrecht stehen noch sitzen.
-
Bewegungen verlaufen zur gelähmten Seite hin.
-
Das Gesicht wirkt asymmetrisch in Folge einer
Gesichtsnervenlähmung.
-
Ein Mundwinkel hängt einseitig schlaff herab.
-
Die Falte zwischen Nase und Oberlippe ist
einseitig verstrichen.
-
Ein Augenlid "hängt".
-
Beim Ausatmen wölbt sich eine Wange einseitig
(sog. "Tabakblasen").
-
Der Bewohner leidet unter Schluckstörungen bis
hin zur Schlucklähmung.
-
Die Zungenmuskulatur ist gelähmt.
-
Der Bewohner ist stuhl- und urininkontinent.
-
Augen und Kopf weichen zur gelähmten
Körperhälfte ab.
-
Der Bewohner klagt über schlagartig, extreme,
fast betäubende Kopfschmerzen.
-
Cheyne-Stokes-Atmung (rhythmisch variierende,
zu- und abnehmende Atemfrequenz. Das Atemzugvolumen sowie Atempausen
sind unregelmäßig.)
-
Biot-Atmung (Kräftige Atemzüge von gleicher
Tiefe werden durch unvermittelt auftretende Atempausen unterbrochen.)
-
akutes Kreislaufversagen (Schock)
psychische Symptome
-
Verwirrtheitszustände, Bewusstseinseintrübung
bis hin zur Bewusstlosigkeit
-
Depressionen
-
aggressives Verhalten
-
Labilität
-
Gedächtnisstörungen
-
Angst bis hin zur Panik
-
Anosognosie (Unfähigkeit, eine eigene
Erkrankung bzw. die vorhandenen Funktionsausfälle zu erkennen)
neurologische
Symptome
-
Das vegetative Nervensystem ist beeinträchtigt.
Folgen:
-
Schwitzen
-
vermehrtes Gähnen
-
Blutdruck erhöht
-
Herzrhythmusstörungen
-
Blutzuckerspiegel erhöht
-
Speichelfluss aus dem Mundwinkel an der
gelähmten Seite
-
Schwindel
-
Schwäche und Missempfindungen, insbesondere im
Gesicht und in den Armen
-
Aphasie (zentrale Sprachstörung)
-
Dysarthrie (Sprechstörung)
-
Aufmerksamkeitsstörungen
-
räumliche Orientierungsstörungen (Entfernungen
und Größenverhältnisse werden falsch eingeschätzt. Der Bewohner ist
nicht mehr in der Lage, nach Dingen zu greifen.)
-
Hemianopsie (Halbseitenblindheit mit Ausfall
einer Hälfte des Gesichtsfelds)
-
Doppelbilder
-
Apraxie (Störung von Handlungen oder von
Bewegungsabläufen)
-
Neglect (halbseitige Vernachlässigung des
eigenen Körpers oder der Umgebung)
-
Alexie (Unfähigkeit, den Sinn von Gelesenem bei
funktionierendem Sehvermögen zu erfassen)
-
Akalkulie (Rechenstörung bei intakter
Intelligenz)
-
Der Bewohner ist nicht in der Lage,
Pflegekräfte, Angehörige oder Mitbewohner zu erkennen.
-
Das Erinnerungsvermögen ist eingeschränkt.
-
Das Geruchs- und Geschmacksvermögen ist
ausgefallen oder stark eingeschränkt.
-
Auf einer Körperseite ist der Bewohner nicht
mehr in der Lage, Berührungen, Wärme-, Kälte- oder Schmerzreize zu
erspüren.
Durchführung:
-
Wenn der hinreichende Verdacht auf einen
Schlaganfall besteht, wird umgehend gehandelt.
-
Ein Bewohner bei vollem Bewusstsein wird in die
Rückenlage gebracht.
-
Bei einem hochroten Kopf (Hypertonie) wird der
Oberkörper hoch gelagert.
-
Ist das Gesicht des Bewohners sehr blass
(Hypotonie), wird der Bewohner flach gelagert.
-
Ein bewusstloser Bewohner mit vorhandener
Atmung wird in eine stabile Seitenlage gebracht. Die Atemwege müssen
freigehalten werden.
-
Die Zahnprothese wird entfernt.
-
Der Hausarzt wird nur dann gerufen, wenn er
sich in unmittelbarer Nähe befindet und (wichtig!) kein Zeitverlust
entsteht. Ansonsten wird immer der Notarzt alarmiert. Es gilt der Satz:
Time is Brain.
-
Der Bewohner wird nicht allein gelassen. Die
Pflegekräfte versuchen, ihn zu beruhigen.
-
Einengende Kleidungsstücke werden geöffnet.
-
Die Vitaldaten werden ermittelt, insbesondere
Blutdruck, Puls, Blutzucker und Körpertemperatur.
-
Die Krankenhauseinweisung wird gemäß Standard
vorbereitet.
-
Angehörige und Betreuer werden informiert.
Falls möglich sollten diese den Bewohner ins Krankenhaus begleiten.
-
Der chronologische Verlauf der bisher
aufgetretenen Symptome wird kurz für den Notarzt zusammengefasst.
(Etwa: "7.30 Uhr: Bewohner klagt über massive Kopfschmerzen, 7.40 Uhr:
Bewohner verliert das Gleichgewicht und stürzt vom Stuhl usw.)
-
Eine Liste aller Medikamente, die der Bewohner
in den letzten 48 Stunden genommen hat, wird zusammengestellt.
Nachbereitung:
-
Nach Abfahrt des Bewohners im
Rettungstransportwagen:
-
Das Ereignis wird sorgfältig dokumentiert.
-
Die Pflegedienstleitung und die Heimleitung
werden (sofern noch nicht geschehen) informiert.
-
Der Verlauf der Geschehnisse von den ersten
Symptomen bis zum Eintreffen des Notarztes wird im Team noch einmal
besprochen. Ziel ist es, ggf. aufgetretene Versäumnisse zu finden.
Dokumente:
-
Berichtsblatt
-
Vitaldatenblatt
Verantwortlichkeit
/ Qualifikation:
|
 Start
Start  Suche
Suche Service
Service Start
Start  Suche
Suche Service
Service