|
Diese Seiten wurden für Smartphones optimiert.
Für die PC-Version
klicken Sie bitte hier.
Standard "Pflege von Senioren
mit Herpes Zoster (Gürtelrose)"
In Deutschland erkranken jährlich etwa 350.000 Menschen
an einer Gürtelrose. Besonders gefährdet sind Senioren. Sie sind
häufiger betroffen und erleiden in vielen Fällen schwere
Komplikationen. In unserem Standard haben wir alles zusammengefasst,
was Ihr Team über Erkennung, Pflege und Selbstschutz wissen muss.
Standard
"Pflege von Senioren mit Herpes Zoster (Gürtelrose)"
Definition:
-
Zoster (auch Herpes Zoster
oder Gürtelrose) ist eine Infektion mit Varizella-Zoster-Viren. Diese
haben den Körper oftmals Jahrzehnte zuvor im Rahmen einer
Windpockeninfektion befallen und sich danach in Spinalganglien entlang
des Rückenmarks zurückgezogen. Dort können sie zeitlich unbegrenzt
verbleiben, ohne sich zu vermehren.
-
Bislang unbekannte
Mechanismen können in späteren Jahren die Viren reaktivieren. Eine
Immunschwäche sowie Tumorwachstum scheinen den Rückfall zu begünstigen.
Die Viren vermehren sich, treten aus den Nervenganglien aus und
befallen die Haut.
-
Die Erkrankung tritt
vermehrt im fortgeschrittenen Alter auf und verläuft dann schwerer und
gehäuft mit Komplikationen. Mit 350.000 Fällen pro Jahr in Deutschland
ist Herpes Zoster eine vergleichsweise häufige Infektionskrankheit.
-
Eine Impfung gegen Zoster
ist ab dem 50. Lebensjahr möglich. Der Impfstoff hemmt die
Reaktivierung einer latent vorhandenen Infektion und kann bei jedem
zweiten Senioren den Ausbruch der Erkrankung verhindern. Zudem sinkt
das Risiko, bei einer Zostererkrankung Komplikationen zu erleiden. Die
Dauer des Impfschutzes wird auf mindestens sieben Jahre geschätzt.
-
Bei ausgeprägten
Krankheitsverläufen kann es zu einer Post-Zoster-Neuralgie kommen, also
zu chronisch auftretenden Schmerzattacken.
Grundsätze:
-
Gürtelrose ist eine ernst zu
nehmende Infektionskrankheit, die insbesondere das Leben von
immungeschwächten Personen bedrohen kann.
-
Bei Gürtelrose ist ein
schneller Therapiebeginn entscheidend für den weiteren Verlauf. Wenn
wir hinreichende Anzeichen für eine Erkrankung bemerken, alarmieren wir
stets den Hausarzt. Dieses auch auf die Gefahr, dass sich unsere
Einschätzung als falsch herausstellen könnte.
Ziele:
-
Die Erkrankung wird schnell
und korrekt erkannt. Der Bewohner erhält zeitnah ärztliche Hilfe.
-
Der Bewohner gesundet ohne
Komplikationen und ohne unnötige Schmerzen.
-
Die Übertragung der
Infektion auf andere Bewohner, Besucher und Pflegekräfte wird
verhindert.
Vorbereitung:
Symptome
-
Wir achten auf Symptome, die
für eine sich entwickelnde Gürtelrose sprechen. Diese treten
individuell mit unterschiedlicher Intensität auf. Die Erkrankung kann
also auch sehr milde ablaufen und somit unbemerkt bleiben.
-
Der Bewohner verspürt ein
allgemeines Krankheitsgefühl, also insbesondere Kraftlosigkeit,
Müdigkeit usw.
-
Die Körpertemperatur des
Bewohners ist erhöht. Ggf. hat er sogar Fieber.
-
Der Bewohner ist sehr
lichtempfindlich (sog. "Photophobie").
-
Er klagt über mäßige
Schmerzen an einer bestimmten Hautstelle. Er spürt dort Juckreiz.
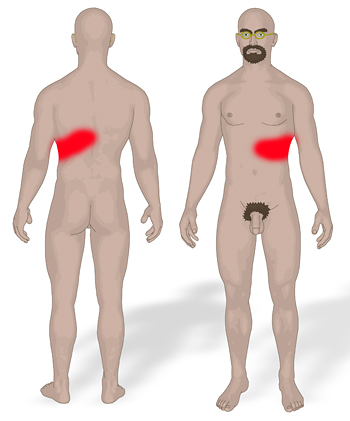
-
Nach zwei bis drei Tagen
bildet sich an der schmerzenden Hautstelle eine Rötung. Der
Hautausschlag breitet sich aus. Er formt einen halbseitigen
Querstreifen ("Gürtel") am Rumpf. Die Hautschädigung ist meist auf eine
Körperseite konzentriert und reicht nur leicht über die
Körpermittellinie hinweg. Auch das Gesicht kann betroffen sein.
-
Es werden dann Knötchen
("Papeln") sichtbar. Aus diesen entwickeln sich innerhalb weniger
Stunden Bläschen. Diese stehen gruppenweise auf gerötetem Hintergrund.
Der Inhalt der Bläschen ist zunächst klar.
-
Die Bläschen werden
innerhalb der nächsten ein bis zwei Wochen eitrig. Ggf. enthalten sie
auch Blutbeimengungen. Dann platzen sie auf und verschorfen. Sofern
keine Immunschwäche vorliegt, heilt die Hautschädigung nach zwei bis
vier Wochen aus.
-
Der Bewohner klagt über
sehr starke Schmerzen im gesamten Bereich des Querstreifens. Er
beschreibt die Beschwerden als brennend.
-
Wenn hinreichende Anzeichen
für eine Herpes-Zoster-Infektion sprechen, wird der Hausarzt über den
Verdacht informiert.
weitere
Maßnahmen
-
Wir lassen ggf. den
Immunstatus von einzelnen Pflegekräften ermitteln. Seronegative
Mitarbeiter, bei denen also keine Antikörper nachgewiesen werden
können, werden ggf. durch eine Impfung immunisiert.
-
Pflegekräfte, die weder eine
Windpockenerkrankung durchgemacht haben noch gegen den Erreger geimpft
sind, sollten den Bewohner in der akuten Krankheitsphase nicht
versorgen.
Durchführung:
Unterstützung
der ärztlichen Therapie
-
Ein schwerer Verlauf lässt
sich häufig durch die Applikation von Virostatika vermeiden. Je nach
ärztlicher Vorgabe werden diese Wirkstoffe oral oder als intravenöse
Infusion appliziert. Die Behandlung sollte möglichst zeitnah erfolgen.
-
Wenn die Augenregion
betroffen ist, kann das Virostatikum als Augengel oder als Augensalbe
appliziert werden.
-
Wenn der Bewohner über
starke Schmerzen klagt, sollte er Analgetika erhalten. Erforderlich ist
die Schmerzbekämpfung oftmals bei der Körperpflege und beim Ankleiden.
Die Schmerzbehandlung sollte dem WHO-Stufenschema entsprechen, also mit
nicht steroidalen Analgetika und Antiphlogistika wie Paracetamol oder
Ibuprofen einsetzen. Bei unzureichender Wirkung sollten schwach
wirksame Opioid-Analgetika und dann stark wirksame Opioide genutzt
werden.
-
Bei einigen Bewohnern können
die Schmerzen so stark werden, bzw. die üblichen Schmerzmittel
versagen, sodass die Gefahr eines Suizids besteht.
-
Wir prüfen, ob
Schmerzmittelpflaster zur lokalen Betäubung genutzt werden können.
Diese dürfen aber i. d. R. nur zwölf Stunden am Stück getragen werden.
-
Bei vielen Betroffenen
wirken Kälte- und Wärmebehandlungen schmerzlindernd. Wir prüfen dieses
und befragen den Bewohner zum Effekt.
-
Starke Beschwerden können
ggf. durch Ultraschall- oder durch Strombehandlungen gelindert werden.
-
Wir erläutern dem Bewohner,
dass er nicht "die Zähne zusammenbeißen" und die Schmerzen ertragen
sollte. Durch eine gute Schmerzbehandlung sinkt das Risiko, dass der
Schmerz chronifiziert.
-
Wir beachten, dass
demenziell erkrankte Senioren ggf. keine sinnvollen Angaben zum eigenen
Schmerzempfinden machen können. Wenn deren Gestik, Mimik und Verhalten
auf eine erhebliche Schmerzbelastung schließen lassen, wird eine
entsprechende Analgetikaversorgung initiiert.
-
Bläschen lassen sich z. B.
durch Schüttelmixtur (Lotio alba) oder mit einer Cremepaste
austrocknen. Treten die Bläschen im Gesicht auf, ist ein transparentes
und farbloses Zinkgel sinnvoll. Diese Wirkstoffe werden drei- bis
viermal täglich aufgetragen.
-
Bei Krustenbildung bitten
wir um die Verschreibung von Cremes oder von Salben, die diese
aufweichen können. Auf den Einsatz von Antiseptika kann i. d. R.
verzichtet werden.
-
Juckreiz kann durch die
Applikation von Gelen mit oberflächenbetäubender Wirkung gelindert
werden.
-
In der akuten
Krankheitsphase sollten Einmalwaschlappen und Einmalhandtücher genutzt
werden.
-
Wenn eine Superinfektion
auftritt, müssen Antibiotika verabreicht werden.
-
Im weiteren Verlauf der
Behandlung ist es wichtig, dass der Arzt über den Therapieerfolg sowie
über Komplikationen informiert wird. Wir alarmieren umgehend den
Mediziner bei folgenden Beobachtungen:
-
Der Bewohner hat Schmerzen
auch außerhalb der befallenen Hautbereiche.
-
Das Hör- oder das
Sehvermögen ist eingeschränkt.
-
Der Bewohner klagt über
Schwindel.
-
Wenn der Bewohner über
Sehstörungen klagt, wird umgehend der Augenarzt informiert.
pflegerische
Maßnahmen
-
Wenn das Gehör durch Zoster
beeinträchtigt wird, kann sich dieses auch auf den Gleichgewichtssinn
auswirken. Wir achten auf eine erhöhte Sturzgefährdung.
-
Die betroffenen Hautbereiche
werden trocken gehalten, sollten also nicht gewaschen werden. Der
Bewohner sollte nicht oder nur möglichst kurz baden, dann mit
desinfizierenden Waschzusätzen.
-
Wenn sich die Bläschen
geöffnet haben, sollte ein luftdurchlässiger Verband locker angelegt
werden.
-
Bei schweren Verläufen
sollte sich der Bewohner körperlich schonen und ggf. Bettruhe halten.
-
Zusätzlich zur Nachtruhe
benötigen viele Erkrankte auch am Tag zusätzlichen Schlaf. Wir schützen
den Bewohner vor unnötigen Störungen und vor vermeidbarem Stress. Wir
bitten Angehörige, bei der Planung von Besuchen entsprechend Rücksicht
zu nehmen.
-
Der Bewohner soll den Konsum
von Alkohol und von Nikotin einstellen.
-
Er wird aufgefordert, bis
zur vollständigen Gesundung besonders auf eine vitaminreiche Ernährung
zu achten.
-
Vom Inhalt der Hautbläschen
geht eine deutliche Infektionsgefahr aus. Die Übertragung erfolgt als
Schmierinfektion. Anders als bei Windpocken erfolgt der Keimtransfer
nicht aerogen, also über husten oder über niesen.
-
Folgende Gruppen werden von
dem Bewohner ferngehalten:
-
Personen (insbesondere
Kinder), die weder Windpocken durchlebt haben noch per Impfung
immunisiert wurden
-
abwehrgeschwächte
Personen, insbesondere HIV-Patienten, Tumorpatienten sowie schwangeres
Pflegepersonal
-
Pflegekräfte müssen bei
jedem Kontakt mit dem Bewohner Handschuhe tragen und sich die Hände
desinfizieren. Bei Kontakt mit Haut- und mit Schleimhautläsionen ist
ein zusätzlicher Schutzkittel sinnvoll. Dieses dient nicht nur der
Sicherheit der Pflegekräfte, sondern auch dem Schutz des Bewohners vor
Sekundärinfektionen etwa mit Staphylococcus aureus und mit
Staphylococcus pyogenes.
-
Eine lückenlose Händehygiene
ist auch für Besucher und für externe Partner unverzichtbar.
-
Waschbecken, Waschschüssel
und patientennahe Flächen müssen regelmäßig mit einem geeigneten
Flächendesinfektionsmittel behandelt werden.
-
Erkrankte Bewohner dürfen
bis zu ihrer Gesundung gemeinschaftlich genutzte Räume nicht betreten.
Ein Mitbewohner ohne durchgemachte Windpocken und ohne Impfschutz
sollte ggf. in einem anderen Zimmer untergebracht werden. Dieses vor
allem bei einer bestehenden Immunschwäche.
-
Der Bewohner soll sich an
der betroffenen Region möglichst wenig kratzen. In jedem Fall soll er
sich regelmäßig die Hände desinfizieren, damit er den Keim nicht
unnötig in seinem Umfeld verteilt. Er wird von der Pflegekraft
entsprechend eingewiesen.
-
Als "gesund" gilt ein
Betroffener, wenn die Hauterscheinungen abgeklungen sind. Es besteht
dann keine Ansteckungsgefahr mehr, selbst wenn die anderen Symptome
(z.B. Schmerzen) noch immer bestehen.
Nachbereitung:
Prognose
-
Bei gesunden Bewohnern
verläuft die Erkrankung zumeist komplikationsfrei.
-
Zoster kann das ZNS
schädigen. Als Folge einer postherpetischen Neuralgie klagt jeder
fünfte Betroffene auch Monate nach dem Verschwinden des Hautausschlages
noch über Schmerzen und über Missempfindungen.
-
Wenn das Krankheitsgeschehen
auf weitere Nervenzellen übergreift, können das Gehör und das
Geschmacksempfinden beeinträchtigt werden. Ggf. kann sogar eine
halbseitige Gesichtsmuskellähmung ("Fazialislähmung") auftreten.
-
Eine Harnblasendysfunktion
kann zur Harninkontinenz führen.
-
Auch das Auge kann als Folge
von Zoster Schaden nehmen. Die mittlere Augenhaut kann sich entzünden
("Uveitis"). Möglich sind ein Sekundärglaukom, eine akute
Netzhautnekrose sowie eine Atrophie des Sehnervs.
-
Selten sind innere Organe
betroffen, etwa in Form einer Pneumonie, einer Ösophagitis (Entzündung
der Schleimhaut der Speiseröhre), einer Enterokolitis (entzündliche
Darmerkrankung) oder einer Hepatitis.
-
Es kann zu verschiedenen
Hautveränderungen kommen. Diese heilt dann nicht vollständig ab,
sondern bildet Narben aus. Auch Pigmentstörungen sowie Granulombildung
sind möglich.
-
Bei einer Immunsuppression
ist das Leben des Bewohners in Gefahr, da die Erkrankung auf die
inneren Organe übergreifen kann.
-
Die allermeisten Menschen
erkranken nur einmal an Gürtelrose.
weitere
Maßnahmen
-
Ggf. wird die Pflegeplanung
/ Maßnahmenplanung angepasst.
Dokumente:
-
Vitalzeichenkontrollblatt
-
Berichtsblatt
-
Blatt "Meldungen an den Arzt"
-
Durchführungsnachweise
-
Pflegeplanung /
Maßnahmenplanung
Verantwortlichkeit / Qualifikation:
-
alle Mitarbeiter
-
externe Partner
|
 Start
Start  Suche
Suche Service
Service Start
Start  Suche
Suche Service
Service