|
|||||||||
|
|
|
|||
|
Die neue Doku-Schule: Dekubitusprophylaxe |
||
| Wenn Qualitätsbeauftragte die Pflegedokumentation in Schuss bringen sollen, ist die erste Frage: Womit anfangen? Ein guter Einstiegspunkt ist die Dekubitusprophylaxe. Fehler sind hier doppelt ärgerlich. Bei der MDK-Prüfung gibt's Punktabzug. Und auch die Krankenkassen freuen sich über jeden Fehler. Sie können dann die Behandlungskosten für ein Druckgeschwür weiterreichen. | |||
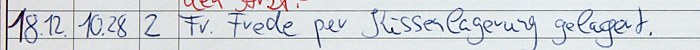 Eine solche Eintragung wäre bei einem Haftungsstreit wenig wert. Die Gegenseite würde argumentieren, dass der Begriff "Kissenlagerung" keine Aussagekraft hat. Die genaue Durchführung bleibt nebulös. Welcher Körperbereich wurde mit Kissen gelagert? Wie viele Kissen wurden genutzt und wo wurden sie positioniert? Einen Beweiswert erhält so ein Vermerk erst, wenn auf einen entsprechenden Pflegestandard verwiesen wird. Die Details zur Durchführung sind dann im Standard nachzulesen. Vorausgesetzt natürlich, dass im QM-Handbuch ein solches Dokument auch tatsächlich zu finden ist.  Ein häufiges Bild: Einmal im Monat wird das Dekubitusrisiko aller Bewohner eingeschätzt. Ganz egal, ob diese weitgehend mobil oder bettlägerig sind. Häufig geht dieser Aktionismus auf einen MDK-Prüfer zurück, der irgendwann mal eine monatliche Aktualisierung der Braden-Skala forderte. Das ist völliger Unsinn. Es gibt keine gesetzliche Vorschrift für einen solchen Rhythmus. Auch in der einschlägigen Fachliteratur werden Sie keine Vorgaben finden. Wenn stur nach Kalender geprüft wird, werden viele Risikofaktoren zu spät erkannt. Beispiel: Ein körperlich fitter Bewohner wird in die Braden-Skala eingeschätzt. Ergebnis: keine Gefahr. Nun erkrankt er an der Virusgrippe, schwitzt stark, hütet das Bett und trinkt jetzt auch noch zu wenig. Zusätzliche Lagerungen unterbleiben, denn die nächste Risikobewertung ist erst in drei Wochen fällig. Bis dahin wird er längst ein Druckgeschwür entwickelt haben. Daher sollte die Neueinschätzung gemäß Braden-Skala an die Evaluierung der Pflegeplanung gekoppelt werden. Wenn sich nichts am Gesundheitszustand des Bewohners geändert hat, bleibt auch sein Dekubitus-Risiko gleich. Folglich muss auch die Braden-Skala nicht neu ausgefüllt werden. Wer automatische Neueinschätzungen durchführen will, kann bei der Festlegung des Intervalls zwei Kennzahlen nutzen: Die erste ist die Pflegestufe: Je höher ein Bewohner eingestuft ist, umso öfter wird sein individuelles Risiko ermittelt. Das zweite Kriterium ist der letzte ermittelte Wert aus der Braden-Skala. Direkt nach der Einschätzung wird schon der nächste Termin festgelegt. Je höher der Punktewert, umso mehr Zeit kann bis zur nächsten Überprüfung vergehen. Dekubitus-Skala als alleiniges Instrument. Die Autoren des Expertenstandards zur Dekubitusprophylaxe halten nicht viel von den Braden-, Norton- oder Waterloo-Skalen. Vor allem die unzureichende Studienlage stößt dem DNQP bitter auf. Risikoskalen sind kein Ersatz für eine individuelle und umfassende Gefährdungseinschätzung des Bewohners. Wer sich bei der Planung der Prophylaxemaßnahmen ausschließlich auf die ermittelten Punktwerte verlässt, geht ein Risiko ein. Denn kommt es zu einem Dekubitus, wird der MDK eine schuldhafte Sorgfaltsverletzung unterstellen. Pflegekräfte müssen sich also bei der Gefährdungsanalyse auf ihre Erfahrung und Intuition verlassen. Wichtig ist vor allem, dass regelmäßige Hautinspektionen durchgeführt (und dokumentiert!) werden. 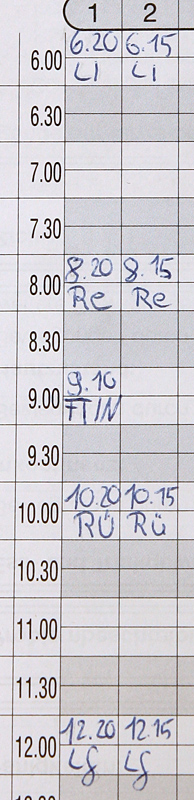 Der Bewohner wird stur alle zwei Stunden umgelagert. Immer wieder ist zu hören, dass Bewohner alle zwei Stunden umgelagert werden müssten. Dieser Irrglaube hält sich hartnäckig seit der Zeit von Florence Nightingale. Aber das ist mehr als hundert Jahre her. Der Expertenstandard zur Dekubitusprophylaxe fordert individuelle Intervalle. Wenn der MDK-Prüfer also beim Bewohner Braun den festen 2-Stunden-Rhythmus bemerkt, wird er das vielleicht noch akzeptieren. Falls aber auch der Bewohner Weiß und die Bewohnerin Roth nach dem gleichen Intervall bewegt werden, ist ein Punktabzug so gut wie sicher. Die Pflegekraft muss also per Fingertest die Gewebetoleranz ermitteln, selbständige Positionswechsel berücksichtigen und Mikrobewegungen einrechnen. Das kann dazu führen, dass das Intervall auf 30 Minuten sinkt oder aber sich auf dreieinhalb Stunden ausdehnt. Die Zeitspanne kann also niemals für alle Senioren im Haus gleich sein.  Die Pflegekraft entdeckt bei der Ganzwaschung im Bett eine Hautrötung an der Ferse. Pflichtschuldig vermerkt sie die Beobachtung in der Dokumentation. Das Entscheidende fehlt jedoch: Führte die Pflegekraft einen Fingertest durch, um den Verdacht zu bestätigen oder zu widerlegen? Falls es in den nächsten Wochen zu einem wirklichen Dekubitus kommen sollte, liefert ein solcher Eintrag den Pflegekassen bei einem Haftungsstreit unnötige Argumentationshilfe. Dokumentieren Sie daher stets, dass ein Fingertest durchgeführt wurde. Auch die daraus ggf. abgeleiteten Prophylaxemaßnahmen sollten schriftlich fixiert werden. 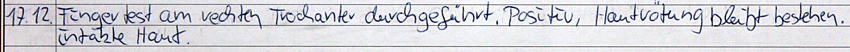 Hier ist wohl folgendes passiert: Die Pflegekraft stieß auf eine gerötete Stelle und vergewisserte sich per Fingertest. Da sich die Rötung nicht wegdrücken ließ, vermutete die Pflegekraft einen Dekubitus ersten Grades. Die Haut als solche wies aber keine Verletzungen auf. Das Problem liegt darin, dass sich "Dekubitus" und "intakte Haut" widersprechen. "Intakt" bedeutet, dass die Haut gesund ist und ohne Einschränkungen ihre Aufgaben erfüllt. Dieses ist jedoch bei einem Dekubitus (und sei es im Anfangsstadium) nicht gegeben. Daher müsste der Eintrag schlicht lauten: "Dekubitus 1. Grad".  Dieser Eintrag ist missverständlich. Er könnte darauf hindeuten, dass bislang die Haut häufig feucht war, sei es durch Inkontinenz oder durch erhöhtes Schwitzen. Nun ist sie (aus welchen Gründen auch immer) wieder trocken. Der Vermerk könnte aber auch bedeuten, dass die Haut nach Ansicht der Pflegekraft entfettet ist. Oder ist der Bewohner (samt Haut) dehydriert? Es ist wichtig, präzise zu formulieren und Fachbegriffe zu nutzen. Eine "ausgetrocknete" Haut sollte in diesem Beispiel z.B. als "spröde", "rissig" oder als "schuppig" beschrieben werden.  Viele Medikamente fördern die Entstehung von Druckgeschwüren. In diesem Beispiel hat die Pflegekraft den Verdacht, dass ein verschriebenes Beruhigungsmittel den Bewohner so träge macht, dass er sich nicht mehr ausreichend bewegt. Ein solcher Eintrag kann sich leicht zum Bumerang entwickeln. Der MDK wird nun fragen: Warum wurde der behandelnde Arzt nicht über diese Nebenwirkung informiert? Ggf. könnte er auf ein alternatives Präparat zurückgreifen, dass keine Antriebsschwäche auslöst. Daher ist es wichtig, dass dem Mediziner alle relevanten Beobachtungen zeitnah mitgeteilt werden. Dieses muss natürlich auch lückenlos dokumentiert sein. Eintrag: "8.30 Uhr, 30°-Lagerung links".
Was ist passiert? Der Bewohner Meyer aus Zimmer 1 wurde tatsächlich um 8.27 Uhr umgelagert. Die Pflegekraft rundet jedoch bei der Zeitangabe gewohnheitsmäßig auf die nächste Viertelstunde auf oder ab. Für sich genommen, ist diese Vereinfachung zwar etwas unprofessionell, aber ohne wirkliche Brisanz. Dies ändert sich, wenn der MDK bei einer Kontrolle einen weiteren Blick in andere Mappen wirft. Denn dort steht, dass Herr Müller aus Zimmer 2 ebenfalls um 8.30 Uhr in eine andere Position gebracht wurde. Tatsächlich war es eigentlich bereits 8.33 Uhr. Das Gleiche bei Frau Schulze. Der MDK wird argumentieren, dass eine Pflegekraft nicht gleichzeitig drei oder vier Bewohner umlagern kann. Nun lässt sich spekulieren. Zeichnete die Pflegekraft für eine andere Kollegin ab? Wurden die Leistungen vielleicht zwar abgerechnet, aber gar nicht erbracht? Noch problematischer wird die Sachlage, wenn sich ein Sturz ereignet und die Frage im Raum steht, warum die Pflegekraft nicht rechtzeitig zur Hilfe eilte. Ohne plausible Pflegedokumentation kommt der Mitarbeiter in Erklärungsnöte. Eintrag: "9.17 Uhr, Lagerung links".
Eine solche Eintragung ist zweideutig. Der Begriff "Lagerung links/rechts" wird sowohl für die 30°-Lagerung wie auch für die 90°-Seitenlagerung und mitunter auch für die 135°-Lagerung genutzt. Die 30°-Lagerung ist ebenso wie die 135°-Lagerung im Rahmen der Dekubitusprophylaxe nutzbar, da die Körperpositionen den Auflagedruck auf eine möglichst große Hautfläche verteilen. Ganz anders die 90°-Lagerung: Hier wird der Auflagedruck vor allem im Bereich des großen Rollhügels und des Darmbeinkamms konzentriert. Dieses fördert die Entwicklung von Druckgeschwüren. Stößt der MDK bei einem Bewohner mit einem hohen Dekubitusrisiko auf solche Einträge, wird er einen Pflegefehler feststellen. Ist bereits ein Druckgeschwür aufgetreten, kann ein solcher Vermerk in der Dokumentation bei Haftungsfragen relevant werden.  Daher ist es besser, die verwendete Lagerung eindeutig zu benennen. Ist das Feld für ausführliche Eintragungen zu klein, können Sie auch mit Abkürzungen arbeiten. Diese sollten aber in der Legende ebenso eindeutig vermerkt sein.  Verschiedene Pflegemittel sollten nicht mehr genutzt werden, da sie die Haut schädigen und empfindlicher machen für Druckschäden. Seifen etwa trocknen die Haut aus. Nun sind aber viele Senioren seit Jahrzehnten daran gewöhnt, sich mit dem Seifenstück in der einen Hand und dem Waschlappen in der anderen Hand zu reinigen. Wenn dann noch eine leichte Demenz einsetzt, werden sich Betroffene nicht mehr für eine Dusche und synthetische Detergentien erwärmen können. Das Gleiche mit Fettsalben: Diese verstopfen die Hautporen und stören den Wärmeaustausch. Dennoch nutzen viele Senioren diese Präparate, um kleinere Hautdefekte abheilen zu lassen. Und noch in den siebziger Jahren waren Einreibungen mit Franzbrandwein das gängige Mittel, um einen Muskelkater zu lindern. Es ist dann Aufgabe der Pflegekraft, den Bewohner über die Risiken zu informieren und Alternativen aufzuzeigen. Bleibt der Senior bei seiner Meinung, wird die Entscheidung respektiert. All das muss natürlich lückenlos dokumentiert werden. Sie sind dann rechtlich abgesichert, falls es zu einem Dekubitus kommt. |
|||
|
|||
|
|||
| Genereller Hinweis zur Nutzung des Magazins: Zweck unserer Muster und Textvorlagen ist es nicht, unverändert in das QM-Handbuch kopiert zu werden. Alle Muster müssen in einem Qualitätszirkel diskutiert und an die Gegebenheiten vor Ort anpasst werden. Unverzichtbar ist häufig auch eine inhaltliche Beteiligung der jeweiligen Haus- und Fachärzte, da einzelne Maßnahmen vom Arzt angeordnet werden müssen. Außerdem sind etwa einige Maßnahmen bei bestimmten Krankheitsbildern kontraindiziert. | |||


