|
|
 |
|
Version 2.05a - 2017 |
|
Standard "Hydrofaser-Wundauflagen" |
|
|
|
Seit der Einführung vor rund 20 Jahren standen
Hydrofaser-Wundauflagen immer etwas im Schatten der Alginate. Dabei
haben diese Verbandsstoffe bei richtiger Anwendung zahlreiche Vorzüge. |
|
|
|
Wichtige Hinweise:
- Zweck unseres Musters ist es nicht,
unverändert in das QM-Handbuch kopiert zu werden. Dieser
Pflegestandard muss in einem Qualitätszirkel diskutiert und
an die Gegebenheiten vor Ort anpasst werden.
- Unverzichtbar ist immer auch eine
inhaltliche Beteiligung der jeweiligen Haus- und Fachärzte,
da einzelne Maßnahmen vom Arzt angeordnet werden müssen.
Außerdem sind etwa einige Maßnahmen bei bestimmten
Krankheitsbildern kontraindiziert.
- Dieser Standard eignet sich für die
ambulante und stationäre Pflege. Einzelne Begriffe müssen
jedoch ggf. ausgewechselt werden, etwa "Bewohner" gegen
"Patient".
Dieses Dokument ist auch
als Word-Dokument (doc-Format) verfügbar.
Klicken Sie hier!

|
| |
|
Standard "Hydrofaser-Wundauflagen" |
| Definition:
|
- Bei der Wundheilung ist es wichtig, die Wunde
in einem ideal feuchten Zustand zu halten. Sowohl eine Austrocknung als
auch zu viel Feuchtigkeit verzögern die Abheilung.
- Hydrofaser-Wundauflagen stabilisieren das
Feuchtigkeitsgleichgewicht in einem Hautdefekt. Es handelt sich bei
diesen Produkten um weiche und drapierfähige Vlieskompressen und
Tamponadestreifen.
- Hydrofaser-Wundauflagen bestehen aus
Natriumcarboxymethylcellulose-Fasern, die sich bei Kontakt mit
Wundexsudat in ein durchscheinendes und klares Gel verwandeln. Dadurch
wird die Wundbeobachtung deutlich erleichtert.
- Hydrofaser-Wundauflagen ähneln optisch
Alginatprodukten. Auch die Handhabung ist vergleichbar. Ein wichtiger
Unterschied liegt darin, dass Hydrofaser-Wundauflagen auch nach der
Exsudataufnahme formstabil bleiben. Rückstände verbleiben nur selten in
der Wunde. In diesem Fall müssen die Gelreste entfernt werden, da
Hydrofasern aus körperfremden Stoffen hergestellt werden.
- Wundexsudat wird nur in vertikaler Richtung
aufgesaugt. Die Wundauflage quillt also nur in die Höhe, nicht aber in
die Breite. Das führt dazu, dass sich das Gel nur oberhalb der Wunde
bildet, während der Wundrand und die umgebenden Hautbereiche trocken
bleiben. Eine Mazeration der Umgebung ist also eher unwahrscheinlich.
Erst bei einer erheblichen Übersättigung wird Flüssigkeit auch an die
Wundränder und an die Wundumgebung abgegeben.
- Die minimale laterale Flüssigkeitsausbreitung
ist einer der Hauptvorteile gegenüber Alginaten, da
Hydrofaser-Wundauflagen folglich wundrandüberlappend gelegt werden
können.
- Hydrofaser-Wundauflagen können in kurzer Zeit
bis zum 25-Fachen des eigenen Gewichts an Flüssigkeit aufnehmen. Damit
sind die Hydrofaser-Wundauflagen i. d. R. saugfähiger als Alginate,
aber nicht ganz so aufnahmefähig die Hydropolymere. Neben dem
Wundsekret werden auch Keime und Zelltrümmer im Gel absorbiert.
- Da diese Produkte einen atraumatischen
Verbandswechsel ermöglichen, bleibt die Schmerzbelastung i. d. R.
moderat. Auch während der Tragezeit treten Beschwerden vergleichsweise
selten auf. Hydrofaser-Wundauflagen können aufgrund der hohen Retention
zudem auch unter Kompressionsverbänden eingesetzt werden.
- Wenn die Hydrofaser als Tamponade genutzt wird,
ist ein Sekundärverband erforderlich. Einige Produkte kombinieren die
Hydrofaser-Wundauflage mit einem selbstklebenden Verband. Eine
zusätzliche Fixierung ist dann entbehrlich.
- Verschiedene Varianten sind mit Silberzugabe
verfügbar. Das Silber tötet in infizierten Wunden einen Großteil der
absorbierten Keime ab. Da es fest in der Verbandsstruktur
eingeschlossen ist, kann das Silber nicht in größeren Mengen aus der
Wundauflage in die Wunde übertreten.
|
| Grundsätze:
|
- Wir sind uns bewusst, dass Hydrofasern die
Chancen auf eine Ausheilung deutlich steigern. Dennoch können diese
Wundtherapeutika nur eine Komponente einer komplexen
Behandlungsstrategie sein.
|
| Ziele:
|
- Ein ideal feuchtes Wundklima wird geschaffen.
Der Hautdefekt heilt ab.
- Die Schmerzbelastung des Bewohners wird auf ein
Minimum reduziert.
- Komplikationen werden vermieden.
|
| Vorbereitung: |
- Wir nutzen Hydrofaser-Wundauflagen für folgende
Krankheitsbilder:
- Wunden in der Reinigungsphase
- mäßig bis stark exsudierende Wunden
- tiefe und zerklüftete Wunden; auch mit Fisteln
- chronische Wunden, insbesondere Dekubitus,
Ulcus cruris sowie diabetische Geschwüre
- Verbrennungen bis zum 2. Grad
- infizierte Wunden (unter ärztlicher Aufsicht)
- Wunden nach operativen Eingriffen
- Wunden, die zu Blutungen neigen, etwa nach
einem Debridement
- onkologische Wunden mit Exsudatbildung; also
etwa exulzerierende Hauttumore
- Die Anwendung ist bei sehr trockenen Wunden
nicht sinnvoll. Hier bietet sich die Nutzung von Wundauflagen an, die
die Wunde aktiv befeuchten; etwa Hydrogele.
- Infizierte und fibrinbelegte Wunden sollten mit
Hydrofaser-Wundauflagen nicht therapiert werden. Dieses gilt auch für
Wunden, die die Dermis durchtrennt haben; also tief in das Gewebe
reichende Hautdefekte.
|
| Durchführung:
|
Die allgemeine
Durchführung ist im Standard "Verbandswechsel bei septischen und
aseptischen Wunden" beschrieben. Hier die ergänzenden Angaben:
- Beim Öffnen der Primärverpackung kann sich ein
leicht unangenehmer Geruch entwickeln. Dieser ist die Folge des
Sterilisationsverfahrens.
- Die Wundreinigung erfolgt mit physiologischer
Kochsalz- oder Ringerlösung. Insbesondere Gelrückstände der Wundauflage
sollten mittels Spülung aus der Wunde entfernt werden. Die Wundumgebung
wird vorsichtig getrocknet.
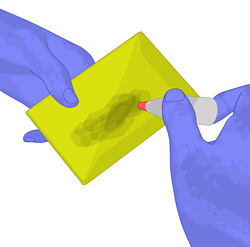
- Je nach Exsudatmenge kann die Wundauflage ggf.
mit Ringerlösung angefeuchtet werden. Je trockener die Wunde ist, umso
mehr Ringerlösung ist notwendig. Bei stark exsudierenden Wunden wird
die Wundauflage trocken aufgelegt. Die geglättete Seite der Wundauflage
weist dabei in Richtung Wunde.
- Die Kompresse sollte so gewählt werden, dass
sie mindestens zwei Zentimeter über den Wundrand hinausragt. Die
Produkte können i. d. R. passend zugeschnitten und damit den Konturen
der Wunde angepasst werden.
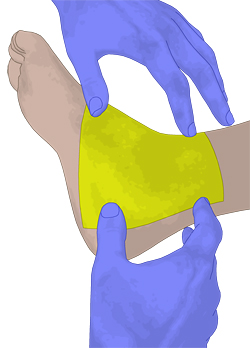
- Hydrofaser-Wundauflagen sollten direkt auf das
gesamte Wundbett aufgebracht werden und müssen unmittelbaren Kontakt
mit dem Wundgrund haben.
- In tief zerklüftete Wunden wird die Hydrofaser
locker und vorsichtig eingelegt. Es sollte dabei nur rund 80 Prozent
des Wundvolumens tamponiert werden. Die Wundauflage wird sich bei
Flüssigkeitskontakt ausdehnen und die Wundräume dann komplett ausfüllen.
- Als Sekundärabdeckungen kommen Saugkompressen
oder Hydrokolloidverbände in Betracht.
- Ggf. kann eine semipermeable, selbstklebende
PU-Folie zur Fixierung genutzt werden. Diese lässt Wasserdampf
verzögert passieren und schützt gleichzeitig die Wunde.
- Hydrofaser-Wundauflagen können i. d. R. mit
üblichen Mitteln zum Wundrandschutz kombiniert werden; also etwa mit
Zinkcreme oder mit einem Hautschutzfilm.
|
| Nachbereitung: |
- Hydrofaser-Wundauflagen können je nach
Exsudatmenge und Sekundärverband bis zu sieben Tage auf dem Wundbereich
verbleiben.
- Ein vorzeitiger Wechsel ist immer dann
notwendig, wenn der Verband sichtbar mit Exsudat gesättigt ist.
- Wenn sich der Verband nicht atraumatisch
entfernen lässt, wird er vor dem Abheben mit steriler Kochsalzlösung
getränkt.
- Der Zustand der Wunde wird regelmäßig
dokumentiert.
- Bei einer Verschlechterung des Wundzustands
wird der behandelnde Arzt informiert. Wir passen die Pflegeplanung /
Maßnahmenplanung an den aktuellen Zustand der Wunde an.
|
| Dokumente: |
- Wunddokumentation
- Berichtsblatt
- ärztliches Verordnungsblatt
- Kommunikationsblatt mit dem Arzt
- Pflegeplanung / Maßnahmenplanung
|
| Verantwortlichkeit
/ Qualifikation: |
|
|
| |
| |
|
| |
| |
|
Weitere Informationen
zu diesem Thema |
|
|
|
|
Schlüsselwörter für diese Seite |
Hydrofaser; Wunde; Wundauflage; Verband; Dekubitus |
|
| Genereller
Hinweis zur Nutzung des Magazins: Zweck unserer Muster und
Textvorlagen ist es nicht, unverändert in das QM-Handbuch
kopiert zu werden. Alle Muster müssen in einem Qualitätszirkel
diskutiert und an die Gegebenheiten vor Ort anpasst werden.
Unverzichtbar ist häufig auch eine inhaltliche Beteiligung der
jeweiligen Haus- und Fachärzte, da einzelne Maßnahmen vom Arzt
angeordnet werden müssen. Außerdem sind etwa einige Maßnahmen
bei bestimmten Krankheitsbildern kontraindiziert. |
|





