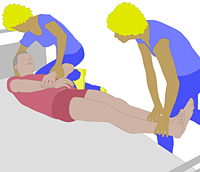
|
Standard "Pflege
von Senioren mit einer künstlichen Hüfte (Totalendoprothese / "TEP")" |
|
Definition: |
Bei einer
Totalendoprothese (abgekürzt "TEP") handelt es sich um ein künstliches
Kugelgelenk, das ein geschädigtes Hüftgelenk ersetzt.
Die Hauptindikationen für eine Totalendoprothese
sind:
- versteifte Hüfte
- schwere rheumatische Veränderungen des
Hüftgelenks
- Osteoarthritis (vom Knochen auf ein Gelenk
übergreifende Entzündung)
- dauerhafte starke Schmerzen im Hüftgelenk
- unzureichend verheilte Frakturen,
insbesondere Oberschenkelhalsfrakturen
- sonstige Formen der Gelenksdegeneration
- Eine TEP kann rund 15 Jahre genutzt werden und
wird danach wegen Materialverschleiß ersetzt.
- Frauen
sind häufiger auf eine TEP angewiesen als Männer. Ein Schenkelhalsbruch
tritt insbesondere dann auf, wenn die Knochenstruktur durch Osteoporose
geschwächt ist.
- Das durchschnittliche Alter der Betroffenen liegt bei 82 Jahren.
- Entscheidend für
den
Heilungserfolg ist eine konsequente Luxationsprophylaxe. Die Muskulatur
des Bewohners ist häufig geschwächt, kann also dem künstlichen Hüftkopf
nicht ausreichend Halt geben. Es besteht die Gefahr, dass dieser
aus der Hüftpfanne tritt (sog. "Luxation").
Es gibt zwei unterschiedliche Möglichkeiten, um
eine Totalendoprothese in der Knochenstruktur zu verankern:
- Bei der zementierten TEP wird ein schnell
härtender Kunststoff ("Knochenzement") für die Verankerung genutzt.
Der zentrale Vorteil dieser Technik besteht in der schnellen
Belastbarkeit des Gelenks. Der Patient ist schon wenige Tage nach
dem Eingriff mobil, wenn auch zunächst mit einem Gehwagen und
anschließend mit Unterarmstützen. Eine zementierte TEP lässt sich
nur mit großem Aufwand wieder entfernen und durch eine andere
Prothese ersetzen. Diese Technik wird zumeist nur bei Patienten über
65 Jahre verwendet, da bei dieser Altersgruppe ein Austausch der TEP
nach 15 Jahren zumeist nicht mehr sinnvoll sein wird. Bereits nach
zehn Jahren haben sich 20 Prozent aller zementierten Prothesen
gelockert.
- Bei einer zementfrei implantierten TEP lässt
sich das Gelenk in den ersten sechs Wochen nach dem Eingriff nur
eingeschränkt belasten. Diese Prothese wird bei jüngeren Patienten
implantiert, die eine mehrmonatige Teilimmobilität voraussichtlich
gut überstehen werden.
|
|
Grundsätze: |
- Eine
TEP-Implantation ist risikobehaftet und nicht für jeden Menschen
ratsam. Wir empfehlen dem Bewohner oder dessen Betreuer, die Chancen
und Risiken sorgfältig mit den behandelnden Ärzten abzuwägen.
- Jeder Bewohner hat das Recht auf eine
optimale Schmerzmittelversorgung und eine angemessene Versorgung mit
Hilfsmitteln.
|
|
Ziele: |
- Der Bewohner soll sein Leben möglichst
unabhängig gestalten können und über eine weitgehend
uneingeschränkte Mobilität verfügen.
- Der Bewohner soll keine unnötigen Schmerzen
erfahren.
- Schon- und Fehlhaltungen, die der Bewohner
schmerzbedingt "erlernt" hat, sollen nach dem Eingriff durch
physiologische Bewegungsabläufe abgelöst werden.
- Das Material der Prothese sollte möglichst
geschont werden, damit ein Austausch herausgezögert werden kann.
- Die häufigsten Komplikationen des Eingriffs
werden dauerhaft vermieden, insbesondere:
- Dekubitus
- tiefe Beinvenenthrombose
- Lungenembolie
- Pneumonie
- Läsion des Nervus femoralis
- Läsion des Nervus ischiadicus
- Hüftluxation (Verdrehung oder
Herausdrehung des Hüftkopfes)
|
|
Vorbereitung: |
Organisation |
- Wir stellen frühzeitig den Kontakt zu
relevanten Berufsgruppen und Institutionen her, also etwa
Orthopädietechnikern, Krankengymnasten und
Rehabilitationseinrichtungen.
- Die korrekte Pflege von Betroffenen wird
regelmäßig per Pflegevisite überprüft.
- Wir bilden unsere Mitarbeiter regelmäßig
weiter und halten aktuelle Fachliteratur bereit.
|
| Symptome einer Oberschenkelhalsfraktur
|
Eine Oberschenkelhalsfraktur führt zu einer typischen Symptomatik.
- Der Bewohner klagt über starke Schmerzen im Hüftgelenk. Das Hüftgelenk kann nicht belastet werden.
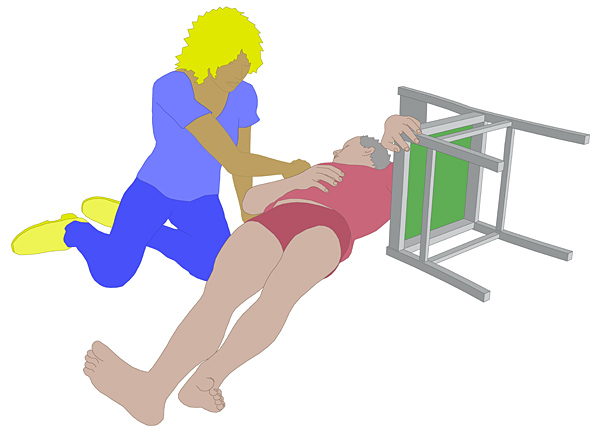
- Es
kommt zu einer typischen Fehlstellung des betroffenen Beines: Das Bein
ist verkürzt und nach außen gedreht (siehe Bild). In solchen Fällen ist
sofort der Notarzt zu informieren.
|
| Notwendigkeit des Eingriffs |
Die Implantation einer
Totalendoprothese ist ein schwerwiegender Eingriff mit entsprechenden
Risiken. Daher muss sorgfältig abgewogen werden, wann eine Operation
notwendig wird. Bei der Entscheidungsfindung unterstützen wir den
Bewohner. Für den Eingriff würde sprechen:
- Der Bewohner kann aufgrund der Schmerzen nur
noch kurze Strecken gehen.
- Der Bewohner kann trotz Schmerzmedikation
nachts nicht durchschlafen.
- Es ist absehbar, dass der Bewohner dauerhaft
große Mengen Schmerzmittel nehmen muss. Es drohen entsprechende
Nebenwirkungen.
- Alle weiteren Behandlungsmethoden
insbesondere zur Schmerzreduktion zeigen keine ausreichende Wirkung.
|
| vor einer Operation |
Durch eine gezielte Vorbereitung auf
die Operation können die Erfolgsaussichten deutlich verbessert werden.
- Der Bewohner wird in die korrekte Nutzung von
Unterarmgehstützen eingewiesen. Bis zur Operation sollte der
Bewohner in der Lage sein, sich mit diesen Hilfsmitteln bewegen zu
können.
- Der Bewohner sollte sich im Rahmen seiner
Fähigkeiten sportlich betätigen und die Muskulatur stärken.
- Da die Operation mit einem hohen Blutverlust
verbunden ist, sollte die Möglichkeit einer Eigenblutspende geprüft
werden.
- Wir legen dem Bewohner nahe, die Operation in
einer spezialisierten Klinik ausführen zu lassen. Dieses selbst
dann, wenn damit längere Anfahrtswege für den Bewohner und
Angehörige anfallen.
|
|
Durchführung: |
Sitzen und Liegen |
- In den ersten sechs Wochen nach der Operation
darf der Bewohner nur auf dem Rücken liegen. Die Beine werden leicht
abgespreizt und mit einem zwischen gelegten Kissen vor Verdrehungen
geschützt. (Dieser Punkt ist abhängig von der Art der TEP-Fixierung im Becken.)
- Es besteht in den ersten Wochen eine deutlich
erhöhte Dekubitusgefahr. Alle im Prophylaxestandard beschriebenen
Maßnahmen werden sorgfältig umgesetzt.
- Nach
sechs Wochen ist eine Seitenlagerung wieder möglich. Dieses zumeist
allerdings nur auf der gesunden Seite. Ggf. wird ein Kissen zwischen
die Knie gelegt, damit das betroffene Bein in der leicht abgespreizten
Position gehalten wird.
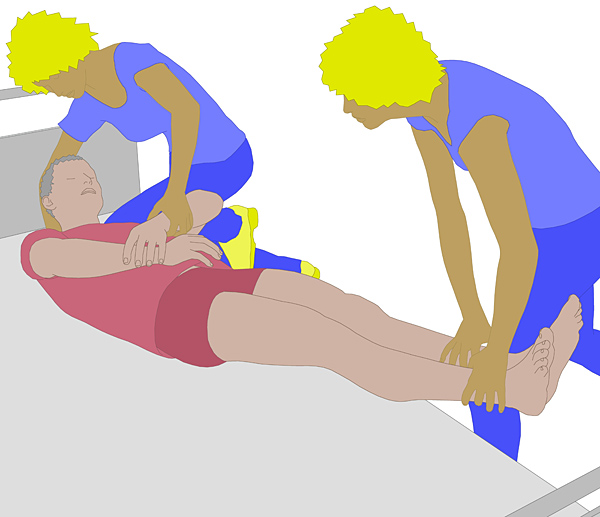
- Wenn
der Bewohner im Bett bewegt wird, muss stets sichergestellt werden,
dass das betroffene Bein nicht verdreht wird. Ggf. muss eine
zusätzliche Pflegekraft beide Beine halten (siehe Bild).
- Eine Seitenlagerung auf der operierten Seite
kann zu Schmerzen führen, wenn Druck auf den Wund- und Narbenbereich
ausgeübt wird.
- Der Bewohner sollte beim Sitzen seine Beine
parallel nebeneinander auf den Boden stellen und auf das
Übereinanderschlagen der Knie verzichten. Eine
starke Beugung des Hüftgelenks über 90° sollte vor allem in den ersten
sechs Wochen vermieden werden. Ggf. kann ein Keilkissen genutzt werden.
- Der Bewohner sollte ausschließlich auf hohen
Stühlen sitzen, aus denen er leicht wieder aufstehen kann. Beim
Einsinken in weiche Sofas besteht das Risiko, dass es zu einer
Hüftluxation kommt. Zudem wird für das Aufstehen viel Kraft
benötigt. Grundsätzlich gilt: Eine Sitzposition ist ungünstig, wenn
das Hüftgelenk tiefer liegt als die Kniegelenke.
- In vielen Fällen ist es sinnvoll, ein
keilförmiges Sitzkissen zu verwenden.
- Der Bewohner sollte sich beim Sitzen nicht zu
sehr nach vorne beugen, sondern mit geradem Rücken sitzen.
- Im Badezimmer des Bewohners wird eine
Toilettensitzerhöhung montiert.
- Der Bewohner sollte nur eine halbe Stunde
sitzen und sich danach wieder etwas körperlich bewegen, also etwa
eine kurze Strecke gehen.
|
| Stehen und Gehen |
- Die Füße sollten stets parallel nach vorne
zeigen. Verdrehungen nach innen oder nach außen müssen vermieden werden.
- Der Bewohner sollte auch in Innenräumen
festes Schuhwerk mit flachen Absätzen tragen. Sandalen oder
Pantoffeln werden vermieden (Stichwort: Sturzprophylaxe).
- Der Bewohner sollte Gehhilfen nutzen, also
etwa Unterarmgehstützen oder einen Gehwagen. Im Dialog mit dem
Bewohner versuchen Pflegekräfte etwaige Vorbehalte gegen die Nutzung
auszuräumen.
- Der Standard zur Sturzprophylaxe wird
sorgfältig umgesetzt. Insbesondere sollte der Bewohner einen
Hüftprotektor tragen.
- Sollte sich das Treppensteigen nicht
vermeiden lassen, sollte der Bewohner stets mit dem gesunden Bein
voran gehen.
- Der Bewohner darf sich in den ersten Monaten
nach dem Eingriff nicht bücken. Der Bewohner erhält ggf. eine lange
Greifzange.
|
| körperliche Bewegung |
- Der Umfang der körperlichen Bewegung wird in
enger Kooperation mit dem behandelnden Arzt festgelegt.
- Bei einer zementfreien TEP liegt die
Belastungsgrenze anfangs bei zumeist 10 bis 20 Kilogramm. Damit der
Bewohner ein Gefühl für dieses Gewicht bekommt, kann er seinen Fuß
auf eine Personenwaage stellen und diesen dann bis zum Erreichen
dieser Grenze belasten.
- Zumeist wurden dem Bewohner im Krankenhaus
verschiedene Bewegungsübungen demonstriert. Wir stellen sicher, dass
der Bewohner auch nach seiner Rückkehr in unsere Einrichtung das
Training fortsetzt. Wir arbeiten eng mit dem Physiotherapeuten
zusammen.
- Wir animieren den Bewohner, auch nach der
Implantation weiterhin unsere Gymnastikveranstaltungen zu besuchen.
Insbesondere sollte der Bewohner an der Rückenschule teilnehmen.
- Wir achten darauf, dass der Bewohner beim
Gehen nicht hinkt. Dieses würde die Materialermüdung der Prothese
beschleunigen.
- Nach sechs bis zwölf Monaten kann der
Bewohner ggf. verschiedene Sportarten betreiben. Zwei Kategorien
kommen in Frage:
- Sportarten mit geführten Bewegungen, bei
denen es nicht zu ruckartigen und schlecht zu kontrollierenden
Bewegungen kommen kann. Also etwa: Fahrradfahren mit erhöhtem
Sattel, Nutzung eines Heimtrainers, Wandern usw.
- Wassersportarten, bei denen ein Großteil
des Körpergewichts durch den Auftrieb kompensiert wird. Also
etwa: Schwimmen, Wassergymnastik usw.
- Der Bewohner sollte in keinem Fall
wieder schwere Lasten tragen.
|
| Weiteres |
- Verschiedene
Bewegungsabläufe werden dem Bewohner schwer fallen. Insbesondere beim
Anziehen wird er Hilfe benötigen. So kann es beim Anziehen der Strümpfe
und Schuhe zu schädlichen Rotationsbewegungen des betroffenen Beines
kommen. Ggf. erhält der Bewohner einen Strumpfanzieher.
- Der Bewohner sollte sich im Sitzen anziehen,
damit er nicht auf einem Bein balancieren muss.
- Der Bewohner sollte an allen
Nachsorgeuntersuchungen teilnehmen.
- Bei Infektionen jeder Art besteht die Gefahr,
dass diese auf die Umgebung des Implantats übergreifen. Daher sollte
im Zweifel stets der Hausarzt befragt werden, bzw. andere Ärzte über
die Implantation informiert werden.
- Dem Bewohner wird eindringlich nahe gelegt,
etwaiges Übergewicht abzubauen.
- Der Bewohner erhält ggf. einen mobilen
Notrufknopf ("Funkfinger").
- In den ersten Wochen nach der Operation und
ggf. auch später muss der Bewohner Kompressionsstrümpfe oder
Stützstrümpfe tragen.
- Wir bitten den Hausarzt um eine angemessen
Bedarfsmedikation.
|
|
Nachbereitung: |
- Alle Maßnahmen werden in der
Pflegedokumentation schriftlich fixiert.
- Alle Beobachtungen werden sorgfältig
dokumentiert:
- Wie äußert sich der Bewohner zu seinen
Beschwerden?
- Welche Wirkung zeigen die Medikamente,
welche Nebenwirkungen werden verzeichnet?
- Welche "alternativen" Therapien nutzt der
Bewohner?
- Welche Einschränkungen treten auf?
Inwieweit lassen sich diese mit Hilfsmitteln kompensieren?
- Fortschritte oder Rückschritte werden mit
der Pflegeplanung abgeglichen. Ggf. wird die Pflegeplanung
angepasst.
|
|
Dokumente: |
- Pflegebericht
- Durchführungsnachweis / Leistungsnachweis
- ggf. Wunddokumentation
- ärztliches Verordnungsblatt
- Pflegeplanung
|
|
Verantwortlichkeit /
Qualifikation: |
|